İdrar yolu enfeksiyonu
| İdrar yolu enfeksiyonu | |
|---|---|
| Diğer adlar | Akut sistit, basit sistit, mesane enfeksiyonu, semptomatik bakteriüri |
 | |
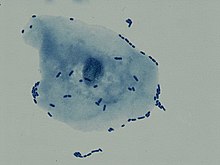
| İdrar yolu enfeksiyonu olan bir kişinin idrarında mikroskopi kullanılarak görülen çok sayıda akyuvar | |
| Uzmanlık | Enfeksiyon hastalıkları, üroloji |
| Belirtiler | İdrar yaparken ağrı, sık idrara çıkma, mesanenin boş olmasına rağmen idrara çıkma ihtiyacı hissetme[1] |
| Nedenleri | Çoğu zaman Escherichia coli[2] |
| Risk faktörü | Kateterizasyon (Foley kateteri), kadın anatomisi, cinsel ilişki, diyabet, obezite, aile öyküsü[2] |
| Tanı | Semptomlara dayanarak, idrar kültürü[3][4] |
| Ayırıcı tanı | Vulvovajinit, üretrit, pelvik inflamatuar hastalık, interstisyel sistit,[5] böbrek taşı[6] |
| Tedavi | Antibiyotikler (nitrofurantoin veya trimetoprim/sulfametoksazol)[7] |
| Sıklık | 152 milyon (2015)[8] |
| Ölüm | 196.500 (2015)[9] |
İdrar yolu enfeksiyonu (İYE), idrar yolunun bir bölümünü etkileyen bir enfeksiyondur.[1] Alt idrar yollarını etkilediğinde mesane enfeksiyonu (sistit), üst idrar yollarını etkilediğinde ise böbrek enfeksiyonu (piyelonefrit) olarak bilinir.[10] Alt idrar yolu enfeksiyonu belirtileri arasında idrar yaparken ağrı, sık idrara çıkma ve mesanenin boş olmasına rağmen idrar yapma ihtiyacı hissetme yer alır.[1] Böbrek enfeksiyonu semptomları arasında genellikle alt İYE belirtilerine ek olarak ateş ve ağrı yer alır.[10] Nadiren idrar kanlı görünebilir.[7] Çok yaşlılarda ve çok gençlerde belirtiler belirsiz veya spesifik olmayabilir.[1][11]
Enfeksiyonun en yaygın nedeni Escherichia coli'dir, ancak bazen diğer bakteriler veya mantarlar da neden olabilir.[2] Risk faktörleri arasında kadın anatomisi, cinsel ilişki, diyabet, obezite ve aile öyküsü yer almaktadır.[2] Cinsel ilişki bir risk faktörü olmasına rağmen, İYE'ler cinsel yolla bulaşan enfeksiyonlar (CYBE) olarak sınıflandırılmaz.[12] Piyelonefrit genellikle mesane enfeksiyonuna bağlı olarak ortaya çıkar ancak kan yoluyla bulaşan bakteriyel bir enfeksiyondan da kaynaklanabilir.[13] Genç ve sağlıklı kadınlarda tanı yalnızca semptomlara dayanılarak konulabilir.[4] Belirsiz semptomları olanlarda teşhis zor olabilir çünkü enfeksiyon olmadan da bakteriler mevcut olabilir.[14] Karmaşık vakalarda veya tedavi başarısız olursa idrar kültürü yararlı olabilir.[3]
Komplike olmayan vakalarda, İYE'ler nitrofurantoin veya trimetoprim/sülfametoksazol gibi kısa süreli antibiyotiklerle tedavi edilir.[7] Bu durumu tedavi etmek için kullanılan antibiyotiklerin çoğuna karşı direnç artmaktadır.[1] Komplike vakalarda, daha uzun bir kür veya intravenöz antibiyotikler gerekebilir.[7] Semptomlar iki veya üç gün içinde düzelmezse daha ileri tanısal testler gerekebilir.[3] Fenazopiridin semptomlara yardımcı olabilir.[1] İdrarında bakteri veya beyaz kan hücresi bulunan ancak semptomları olmayan kişilerde, hamilelik istisna olsa da,[15] genellikle antibiyotiklere ihtiyaç duyulmaz.[16] Sık enfeksiyon geçirenlerde belirtiler başlar başlamaz kısa süreli antibiyotik alınabilir veya önleyici tedbir olarak uzun süreli antibiyotik kullanılabilir.[17]
Bir yıl içinde yaklaşık 150 milyon kişide idrar yolu enfeksiyonu gelişmektedir.[2] Kadınlarda erkeklere kıyasla daha yaygındır, ancak kalıcı kateterler taşınırken anatomiler arasında benzerdir.[7][18] Kadınlarda en yaygın bakteriyel enfeksiyon şeklidir.[19] Kadınların %10'u belirli bir yıl içinde idrar yolu enfeksiyonu geçirir ve kadınların yarısı yaşamlarının bir döneminde en az bir enfeksiyon geçirir.[4][7] En sık 16 ila 35 yaşları arasında görülürler.[7] Nüksler yaygındır.[7] İdrar yolu enfeksiyonları antik çağlardan beri tanımlanmaktadır ve ilk belgelenmiş tanım MÖ 1550'lere tarihlenen Ebers Papirüsü'nde yer almaktadır.[20]
Belirti ve semptomlar[değiştir | kaynağı değiştir]

Alt idrar yolu enfeksiyonu aynı zamanda mesane enfeksiyonu olarak da anılır. En yaygın belirtiler işemede yanma ve vajinal akıntı olmadan sık sık işemek (veya işeme ihtiyacı hissetmek) ve ciddi bir ağrıdır.[4] Bu belirtiler hafif veya şiddetli olabilir[10] ve sağlıklı kadınlarda ortalama altı gün sürebilir.[19] Kasık kemiğinin üzerinde veya sırtın alt kısmında bir miktar ağrı mevcut olabilir. Üst idrar yolu enfeksiyonu veya piyelonefrit geçiren kişilerde alt idrar yolu enfeksiyonunun klasik semptomlarına ek olarak yan ağrısı, ateş veya bulantı ve kusma görülebilir.[10] Nadiren idrar kanlı görünebilir[7] veya idrarda gözle görülür irin bulunabilir.[21]
İYE'ler deliryum, demans ve depresyon ve psikoz gibi nöropsikiyatrik bozuklukların başlaması veya kötüleşmesi ile ilişkilendirilmiştir. Bununla birlikte, İYE'nin konfüzyona neden olup olmadığını belirlemek için yeterli kanıt yoktur.[22][23][24][25] Bunun nedenleri bilinmemekle birlikte, beyni etkileyen İYE aracılı sistemik inflamatuar yanıtı içerebilir.[22][23][26][27] İnflamatuar yanıtın bir parçası olarak üretilen interlökin 6 gibi sitokinler nöroinflamasyona yol açarak dopaminerjik ve/veya glutamaterjik nörotransmisyonun yanı sıra beyin glukoz metabolizmasını da etkileyebilir.[22][23][26][27]
Çocuklar[değiştir | kaynağı değiştir]
Küçük çocuklarda idrar yolu enfeksiyonunun (İYE) tek belirtisi ateş olabilir.[28] Daha belirgin semptomların olmaması nedeniyle, iki yaşın altındaki kızlarda veya bir yaşından küçük sünnetsiz erkeklerde ateş görüldüğünde, birçok tıp derneği tarafından idrar kültürü yapılması önerilmektedir.[28] Bebekler kötü beslenebilir, kusabilir, daha fazla uyuyabilir veya sarılık belirtileri gösterebilirler.[28] Daha büyük çocuklarda yeni başlayan üriner inkontinans (mesane kontrolünün kaybı) ortaya çıkabilir.[28] İYE geçiren bir ila üç aylık her 400 bebekten yaklaşık 1'inde bakteriyel menenjit de görülmektedir.[29]
Yaşlılar[değiştir | kaynağı değiştir]
Yaşlılarda idrar yolu semptomları sıklıkla görülmez.[11] Başvurular inkontinans, mental durum değişikliği veya yorgunluk gibi tek semptomlarla belirsiz olabilirken,[10] bazıları sağlık hizmeti sağlayıcısına ilk semptomlar olarak bir kan enfeksiyonu olan sepsis ile başvurur.[7] Birçok yaşlı insanda önceden inkontinans veya demans olması nedeniyle teşhis karmaşık olabilir.[11]
İleri demans gibi idrar semptomlarını bildiremeyecek sistemik enfeksiyon belirtileri olanlarda idrar kültürü almak mantıklıdır.[30] Sistemik enfeksiyon belirtileri arasında ateş veya normalden 1,1 °C'den fazla sıcaklık artışı, titreme ve artmış beyaz kan hücresi sayısı yer alır.[30]
Neden[değiştir | kaynağı değiştir]
Toplum kaynaklı idrar yolu enfeksiyonlarının %80-85'inin nedeni bağırsak kaynaklı üropatojenik E. coli,[31] %5-10'unun nedeni ise Staphylococcus saprophyticus'tur.[4] Nadiren viral veya fungal enfeksiyonlara bağlı olabilirler.[32] Sağlık hizmetleriyle ilişkili idrar yolu enfeksiyonları (çoğunlukla üriner kateterizasyonla ilgili), aşağıdakileri içeren çok daha geniş bir patojen yelpazesini içerir: E. coli (%27), Klebsiella (%11), Pseudomonas (%11), mantar patojeni Candida albicans (%9) ve Enterococcus (%7) ve diğerleri.[7][33][34] Staphylococcus aureus'a bağlı idrar yolu enfeksiyonları tipik olarak kan yoluyla bulaşan enfeksiyonlara ikincil olarak ortaya çıkar.[10] Chlamydia trachomatis ve Mycoplasma genitalium üretrayı enfekte edebilir ancak mesaneyi enfekte edemez.[35] Bu enfeksiyonlar genellikle idrar yolu enfeksiyonu yerine üretrit olarak sınıflandırılır.[36]
Cinsel ilişki[değiştir | kaynağı değiştir]
Cinsel olarak aktif genç kadınlarda, cinsel aktivite mesane enfeksiyonlarının %75-90'ının nedenidir ve enfeksiyon riski seks sıklığıyla ilişkilidir.[4] "Balayı sistiti" terimi, erken evlilik sırasında sık görülen bu İYE olgusuna uygulanmıştır. Menopoz sonrası kadınlarda cinsel aktivite İYE gelişme riskini etkilemez.[4] Cinsel sıklıktan bağımsız olarak spermisit kullanımı İYE riskini artırmaktadır.[4] Diyafram kullanımı da ilişkilidir.[37] Spermisit içermeyen prezervatif kullanımı veya doğum kontrol hapı kullanımı komplike olmayan idrar yolu enfeksiyonu riskini artırmaz.[4][38]
Kadınlar erkeklere göre İYE'ye daha yatkındır çünkü kadınlarda üretra çok daha kısa ve anüse daha yakındır.[39] Menopozla birlikte kadınların östrojen seviyeleri düştükçe, koruyucu vajinal floranın kaybı nedeniyle idrar yolu enfeksiyonu riski artar.[39] Ayrıca, bazen menopozdan sonra ortaya çıkabilen vajinal atrofi, tekrarlayan idrar yolu enfeksiyonları ile ilişkilidir.[40]
Kronik prostatit/kronik pelvik ağrı sendromu ve kronik bakteriyel prostatit (akut bakteriyel prostatit veya asemptomatik inflamatuar prostatit değil) şeklindeki kronik prostatit erkeklerde tekrarlayan idrar yolu enfeksiyonlarına neden olabilir. Enfeksiyon riski erkekler yaşlandıkça artar. Yaşlı erkeklerin idrarında yaygın olarak bakteri bulunsa da bu durum idrar yolu enfeksiyonu riskini etkilemiyor gibi görünmektedir.[41]
Üriner kateterler[değiştir | kaynağı değiştir]
Üriner kateterizasyon idrar yolu enfeksiyonu riskini artırır. Bakteriüri (idrarda bakteri bulunması) riski günde yüzde üç ila altı arasındadır ve profilaktik antibiyotikler semptomatik enfeksiyonları azaltmada etkili değildir.[39] Enfeksiyon riski, kateterin yalnızca gerekli olduğunda takılması, takma işlemi için aseptik teknik kullanılması ve kateterin kapalı drenajının engellenmemesi ile azaltılabilir.[42][43][44]
Kondom kateteri kullanan erkek dalgıçlar ve su geçirmez elbiseleri için harici kateter cihazları kullanan kadın dalgıçlar da idrar yolu enfeksiyonlarına karşı hassastırlar.[45]
Diğerleri[değiştir | kaynağı değiştir]
Mesane enfeksiyonlarına yatkınlık ailelerde görülebilir.[4] Bunun genetikle ilgili olduğuna inanılmaktadır.[4] Diğer risk faktörleri arasında diyabet, sünnetsiz olmak[46][47] ve büyük bir prostata sahip olmak sayılabilir.[10] Çocuklarda İYE'ler vezikoüreteral reflü (idrarın mesaneden üreterlere veya böbreklere anormal hareketi) ve kabızlık ile ilişkilidir.[28]
Omurilik yaralanması olan kişiler, kısmen kronik kateter kullanımı ve kısmen de işeme disfonksiyonu nedeniyle idrar yolu enfeksiyonu açısından yüksek risk altındadırlar.[48] Bu popülasyonda enfeksiyonun en yaygın nedeni ve aynı zamanda hastaneye yatışın en yaygın nedenidir.[48]
Patogenez[değiştir | kaynağı değiştir]

İdrar yolu enfeksiyonlarına neden olan bakteriler tipik olarak üretra yoluyla mesaneye girer. Ancak enfeksiyon kan veya lenf yoluyla da oluşabilir.[7] Bakterilerin genellikle bağırsaklardan üretraya bulaştığı ve kadınların anatomileri nedeniyle daha büyük risk altında olduğu düşünülmektedir.[7] Mesaneye girdikten sonra, E. Coli mesane duvarına yapışabilir ve vücudun bağışıklık tepkisine direnen bir biyofilm oluşturabilir.[7]
Escherichia coli, idrar yolu enfeksiyonuna neden olan en yaygın mikroorganizmadır ve onu Klebsiella ve Proteus spp. takip eder. Klebsiella ve Proteus spp. sıklıkla taş hastalığı ile ilişkilendirilmektedir. Enterococcus ve Staphylococcus gibi Gram pozitif bakterilerin varlığı artmaktadır.[49]
Üriner patojenlerin kinolon antibiyotiklere karşı artan direnci dünya çapında rapor edilmiştir ve kinolonların aşırı ve yanlış kullanımının bir sonucu olabilir.[49]
Tanı[değiştir | kaynağı değiştir]

Basit vakalarda, daha fazla laboratuvar onayı olmadan sadece semptomlara dayanarak tanı konulabilir ve tedavi verilebilir.[4] Karmaşık veya şüpheli vakalarda, idrar nitritleri, beyaz kan hücreleri (lökositler) veya lökosit esteraz varlığına bakarak idrar tahlili yoluyla tanıyı doğrulamak yararlı olabilir.[50] Bir diğer test olan idrar mikroskopisinde ise kırmızı kan hücreleri, beyaz kan hücreleri veya bakterilerin varlığına bakılır. İdrar kültürü, tipik bir idrar yolu organizmasının mL başına 103 koloni oluşturan üniteye eşit veya daha fazla bir bakteri koloni sayısı gösteriyorsa pozitif olarak kabul edilir. Antibiyotik duyarlılığı da bu kültürlerle test edilebilir ve antibiyotik tedavisinin seçiminde yararlı olur. Bununla birlikte, kültürleri negatif olan kadınlar yine de antibiyotik tedavisiyle iyileşebilir.[4] Semptomlar belirsiz olabileceğinden ve idrar yolu enfeksiyonları için güvenilir testler olmadığından, yaşlılarda tanı koymak zor olabilir.[11]
pH değerine göre[değiştir | kaynağı değiştir]
Normal idrar pH'ı hafif asidiktir, olağan değerler 6,0 ila 7,5 arasındadır, ancak normal aralık 4,5 ila 8,0'dır. İdrar pH değerinin 8,5 veya 9,0 olması Proteus, Klebsiella veya Ureaplasma urealyticum gibi üre parçalayan bir organizmanın göstergesidir; bu nedenle pH değeri yüksek olan asemptomatik bir hasta diğer idrar testi sonuçlarından bağımsız olarak İYE anlamına gelir. Alkali pH ayrıca "enfeksiyon taşları" olarak da bilinen struvit böbrek taşlarına işaret edebilir.[6]
Sınıflandırma[değiştir | kaynağı değiştir]
İdrar yolu enfeksiyonu sadece alt idrar yolunu tutabilir, bu durumda mesane enfeksiyonu olarak bilinir. Alternatif olarak, üst idrar yolunu da tutabilir, bu durumda piyelonefrit olarak bilinir. İdrarda önemli miktarda bakteri varsa ancak herhangi bir belirti yoksa bu durum asemptomatik bakteriüri olarak bilinir.[10] İdrar yolu enfeksiyonu üst kanalı içeriyorsa ve kişide şeker hastalığı varsa, hamileyse, erkekse veya bağışıklık sistemi baskılanmışsa, komplike olarak kabul edilir.[7][19] Aksi takdirde, bir kadın sağlıklı ve menopoz öncesi ise komplikasyonsuz olarak kabul edilir.[19] Çocuklarda idrar yolu enfeksiyonu ateşle birlikte görüldüğünde üst idrar yolu enfeksiyonu olarak kabul edilir.[28]
Çocuklar[değiştir | kaynağı değiştir]
Çocuklarda idrar yolu enfeksiyonu tanısı koymak için pozitif bir idrar kültürü gereklidir. Kontaminasyon, kullanılan toplama yöntemine bağlı olarak sık karşılaşılan bir sorundur, bu nedenle "temiz yakalama" orta akım numunesi için 105 CFU/mL, kateterle alınan numuneler için 104 CFU/mL ve suprapubik aspirasyonlar (doğrudan mesaneden iğne ile alınan numune) için 102 CFU/mL sınır değeri kullanılır. Örnek toplamak için "idrar torbası" kullanımı, kültürlendiğinde yüksek kontaminasyon oranı nedeniyle Dünya Sağlık Örgütü tarafından önerilmemekte ve tuvalet eğitimi olmayanlarda kateterizasyon tercih edilmektedir. Amerikan Pediatri Akademisi gibi bazıları, idrar yolu enfeksiyonu geçiren iki yaşından küçük tüm çocuklarda renal ultrason ve işeme sistoüretrogramı (bir kişinin idrar yaparken üretra ve idrar kesesinin gerçek zamanlı röntgenlerle izlenmesi) önermektedir. Bununla birlikte, sorun bulunması halinde etkili bir tedavinin olmaması nedeniyle, Ulusal Sağlık ve Bakım Mükemmelliği Enstitüsü gibi diğer kuruluşlar yalnızca altı aylıktan küçük olanlarda veya olağandışı bulguları olanlarda rutin görüntüleme yapılmasını önermektedir.[28]
Ayırıcı tanı[değiştir | kaynağı değiştir]
Servisit (rahim ağzı iltihabı) veya vajinit (vajina iltihabı) olan kadınlarda ve İYE semptomları olan genç erkeklerde neden, bir Chlamydia trachomatis veya Neisseria gonorrhoeae enfeksiyonu olabilir.[10][51] Bu enfeksiyonlar tipik olarak idrar yolu enfeksiyonu yerine üretrit olarak sınıflandırılır. Vajinit de bir maya enfeksiyonuna bağlı olabilir.[52] İnterstisyel sistit (mesanede kronik ağrı), birden fazla İYE semptomu yaşayan ancak idrar kültürleri negatif kalan ve antibiyotiklerle iyileşmeyen kişiler için düşünülebilir.[53] Prostatit (prostat iltihabı) de ayırıcı tanıda düşünülebilir.[54]
İdrarda kan görülmesiyle karakterize hemorajik sistit, enfeksiyonlar, radyasyon tedavisi, altta yatan kanser, ilaçlar ve toksinler gibi bir dizi nedene bağlı olarak ortaya çıkabilir.[55] Bu soruna yaygın olarak neden olan ilaçlar arasında %2-40 oranında kemoterapötik ajan siklofosfamid bulunmaktadır.[55] Eozinofilik sistit, mesane duvarında eozinofillerin bulunduğu nadir bir durumdur.[56] Belirti ve semptomlar mesane enfeksiyonuna benzer.[56] Nedeni tam olarak açık değildir; ancak gıda alerjileri, enfeksiyonlar ve ilaçlarla bağlantılı olabilir.[57]
Korunma[değiştir | kaynağı değiştir]
Cinsel ilişkiden hemen sonra idrar yapma, kullanılan iç çamaşırı türü, idrar veya dışkılamadan sonra kullanılan kişisel hijyen yöntemleri veya bir kişinin tipik olarak banyo veya duş yapıp yapmadığı gibi bir dizi önlemin İYE sıklığını etkilediği doğrulanmamıştır.[4] Benzer şekilde idrar tutma, tampon kullanımı ve duş almanın etkisine ilişkin kanıt eksikliği bulunmaktadır.[39] Sık idrar yolu enfeksiyonu geçiren ve doğum kontrol yöntemi olarak spermisit veya diyafram kullananlara alternatif yöntemler kullanmaları tavsiye edilir.[7] Benign prostat hiperplazisi olanlarda oturur pozisyonda idrar yapmanın mesane boşalmasını iyileştirdiği[58] ve bu grupta idrar yolu enfeksiyonlarını azaltabileceği görülmektedir.[kaynak belirtilmeli]
Üriner kateterlerin mümkün olduğunca az ve kısa süre kullanılması ve kullanıldığında kateterin uygun şekilde bakımı kateterle ilişkili idrar yolu enfeksiyonlarını önler.[42] Kateterler hastanede steril teknik kullanılarak takılmalıdır, ancak kendi kendine kateterize olanlarda steril olmayan teknik uygun olabilir.[44] Üriner kateter kurulumu da kapalı tutulmalıdır.[44] Kanıtlar, gümüş alaşımlı kateterler kullanıldığında riskte önemli bir azalma olduğunu desteklememektedir.[59]
İlaçlar[değiştir | kaynağı değiştir]
Tekrarlayan enfeksiyonları olanlar için, her enfeksiyon ortaya çıktığında kısa bir antibiyotik kürü almak en düşük antibiyotik kullanımı ile ilişkilidir.[17] Günlük antibiyotiklerin uzun süreli kullanımı da etkilidir.[4] Sıklıkla kullanılan ilaçlar arasında nitrofurantoin ve trimetoprim/sülfametoksazol bulunmaktadır.[7] Bazıları antibiyotik direnci endişeleri nedeniyle uzun süreli kullanıma karşı tavsiyede bulunmaktadırlar.[17] Asitliğin düşük olduğu mesanede direnç gelişmeyen formaldehit ürettiği için metenamin bu amaçla kullanılan bir diğer ajandır.[60] İngiltere'de yapılan bir çalışma, metenaminin tekrarlayan İYE yaşayan kadınlar arasında İYE'leri önlemede günlük düşük doz antibiyotikler kadar etkili olduğunu göstermiştir. Metenamin bir antiseptik olduğundan, antibiyotik direnci sorununu önleyebilir.[61][62]
Enfeksiyonların cinsel ilişkiyle ilgili olduğu durumlarda, ilişki sonrasında antibiyotik almak faydalı olabilir.[7] Menopoz sonrası kadınlarda, topikal vajinal östrojenin nüksü azalttığı bulunmuştur.[63][64] Topikal kremlerin aksine, pesserlerden vajinal östrojen kullanımı düşük doz antibiyotikler kadar faydalı olmamıştır.[64] Kısa süreli üriner kateterizasyonu takiben antibiyotik kullanımı, mesane enfeksiyonu riskini azaltmaktadır.[65] 2018'den itibaren bir dizi aşı geliştirilmektedir.[66][67]
Çocuklar[değiştir | kaynağı değiştir]
Önleyici antibiyotiklerin çocuklarda idrar yolu enfeksiyonlarını azalttığına dair kanıtlar zayıftır.[68] Ancak tekrarlayan İYE'ler, böbreklerde altta yatan herhangi bir anormallik yoksa, daha ileri böbrek sorunlarının nadir bir nedenidir ve yetişkinlerde kronik böbrek hastalığının yüzde üçte birinden (%0,33) daha azına neden olur.[69] Rutin sünnetin İYE'leri önleyip önlemediği 2011 yılı itibarıyla iyi araştırılmamıştır.[46]
Besin takviyeleri[değiştir | kaynağı değiştir]
Bazı araştırmalar, kızılcığın (meyve suyu veya kapsüller) sık enfeksiyon geçirenlerde İYE sayısını azaltabileceğini düşündürmektedir.[63][70] 2023 yılında yapılan bir inceleme, kızılcık ürünlerinin belirli gruplarda (tekrarlayan İYE'leri olan kadınlar, çocuklar ve klinik müdahaleler geçirmiş kişiler) İYE riskini azaltabileceği, ancak hamile kadınlarda, yaşlılarda veya idrara çıkma bozukluğu olan kişilerde azaltamayacağı sonucuna varmıştır.[71] 2015 itibarıyla, probiyotiklerin faydalı olup olmadıklarının belirlenmesi için daha fazla çalışma yapılması gerekmektedir.[72]
2022 itibarıyla, bir inceleme mannoz almanın İYE'leri önlemek için antibiyotikler kadar etkili olduğunu bulurken,[73] başka bir inceleme klinik çalışma kalitesinin İYE'leri önlemek veya tedavi etmek için D-mannoz kullanımı hakkında herhangi bir sonuca varmaya izin vermeyecek kadar düşük olduğunu bulmuştur.[74]
Tedavi[değiştir | kaynağı değiştir]
Başlıca tedavi yöntemi antibiyotiklerdir. Fenazopiridin bazen mesane enfeksiyonu sırasında hissedilen yanma ve aciliyet hissine yardımcı olmak için antibiyotiklere ek olarak ilk birkaç gün boyunca reçete edilir.[75] Ancak, özellikle methemoglobinemi (kanda normalden daha yüksek methemoglobin seviyesi) riskinin artması gibi kullanımıyla ilgili güvenlik endişeleri nedeniyle rutin olarak önerilmemektedir.[76] Parasetamol ateş için kullanılabilir.[77] Mevcut enfeksiyonların tedavisinde kızılcık ürünlerinin kullanımına ilişkin iyi bir kanıt bulunmamaktadır.[78][79]
Fosfomisin hem İYE'ler hem de akut piyelonefrit dahil komplike İYE'ler için etkili bir tedavi olarak kullanılabilir.[80] Komplike İYE'ler için standart rejim, toplam 3 doz için her 48 veya 72 saatte bir uygulanan oral 3 g doz veya fosfomisin IV formda verildiğinde 7 gün ila 14 gün boyunca her 8 saatte bir 6 gramdır.[80]
Komplike olmayan vakalar[değiştir | kaynağı değiştir]
Komplike olmayan enfeksiyonlar yalnızca semptomlara dayalı olarak teşhis ve tedavi edilebilir.[4] Trimetoprim/sülfametoksazol, nitrofurantoin veya fosfomisin gibi ağız yoluyla alınan antibiyotikler tipik olarak ilk basamaktır.[81] Sefalosporinler, amoksisilin/klavulanik asit veya bir florokinolon da kullanılabilir.[82] Bununla birlikte, üriner enfeksiyonlara neden olan bakteriler arasında florokinolonlara karşı antibiyotik direnci artmaktadır.[50] Gıda ve İlaç Dairesi (FDA), tendinit, tendon kopması ve myastenia gravis'in kötüleşmesi gibi ciddi yan etki risklerinin daha yüksek olması nedeniyle, diğer seçenekler mevcut olduğunda florokinolonların kullanılmamasını, bir kutulu uyarı da dahil olmak üzere tavsiye etmektedir.[83] Bu ilaçlar, hepsi eşit derecede etkili olmakla birlikte iyileşme süresini önemli ölçüde kısaltır.[82][84] Trimetoprim/sülfametoksazol veya bir florokinolon ile üç günlük bir tedavi genellikle yeterli olurken, nitrofurantoin için 5-7 gün gerekir.[4][85] Fosfomisin tek doz olarak kullanılabilir ancak o kadar etkili değildir.[50]
Florokinolonlar ilk tedavi olarak önerilmemektedir.[50][86] Amerika Bulaşıcı Hastalıklar Derneği, bu ilaç sınıfına karşı direnç oluşması endişesi nedeniyle bunu belirtmektedir.[85] Amoksisilin-klavulanat diğer seçeneklere göre daha az etkili görünmektedir.[87] Bu önleme rağmen, yaygın kullanımlarına bağlı olarak tüm bu ilaçlara karşı bir miktar direnç gelişmiştir.[4] Bazı ülkelerde tek başına trimetoprim, trimetoprim/sülfametoksazole eşdeğer kabul edilmektedir.[85] Basit İYE'lerde çocuklar genellikle üç günlük antibiyotik tedavisine yanıt verirler.[88] Tekrarlayan basit İYE'si olan kadınlar yeni enfeksiyonları tanımlamada %90'ın üzerinde doğruluk oranına sahiptir.[4] Semptomlar ortaya çıktığında kendi kendilerini tedavi etmekten ve yalnızca ilk tedavi başarısız olursa tıbbi takipten fayda görebilirler.[4]
Komplike olan vakalar[değiştir | kaynağı değiştir]
Komplike İYE'lerin tedavisi daha zordur ve genellikle daha agresif değerlendirme, tedavi ve takip gerektirir.[89] Altta yatan komplikasyonun tanımlanmasını ve ele alınmasını gerektirebilir.[90] Artan antibiyotik direnci, komplike ve tekrarlayan İYE'li hastaların tedavisinin geleceği konusunda endişe yaratmaktadır.[91][92][93]
Asemptomatik bakteriüri[değiştir | kaynağı değiştir]
İdrarında bakteri bulunan ancak semptom göstermeyen kişiler genellikle antibiyotiklerle tedavi edilmemelidir.[94] Buna yaşlılar, omurilik yaralanması olanlar ve üriner kateteri olanlar dahildir.[95][96] Hamilelik bir istisnadır ve kadınların yedi gün antibiyotik almaları önerilir.[97][98] Tedavi edilmezse annelerin %30'unda piyelonefrit gelişmesine neden olur ve düşük doğum ağırlığı ve erken doğum riskini artırır.[99] Bazıları ayrıca şeker hastalığı olanların tedavisini[100] ve kanamaya neden olabilecek idrar yolu prosedürlerinden önce tedaviyi desteklemektedir.[96]
Hamile kadınlar[değiştir | kaynağı değiştir]
İdrar yolu enfeksiyonları, idrarda asemptomatik bakteri varlığı bile, böbrek enfeksiyonu riskinin artması nedeniyle gebelikte daha endişe vericidir.[39] Hamilelik sırasında yüksek progesteron seviyeleri üreterler ve mesanede kas tonusunun azalması riskini artırır, bu da idrarın üreterlerden yukarı ve böbreklere doğru aktığı reflü olasılığının artmasına neden olur.[39] Hamile kadınlarda asemptomatik bakteriüri riski artmamış olsa da bakteriüri mevcutsa böbrek enfeksiyonu riski %25-40'tır.[39] Bu nedenle, idrar testi enfeksiyon belirtileri gösteriyorsa - semptomlar olmasa bile - tedavi önerilir.[98][99] Sefaleksin veya nitrofurantoin genellikle hamilelikte güvenli kabul edildikleri için kullanılır.[98] Hamilelik sırasında böbrek enfeksiyonu erken doğum veya preeklampsi (hamilelik sırasında nöbetlere yol açabilen yüksek tansiyon ve böbrek fonksiyon bozukluğu durumu) ile sonuçlanabilir.[39] Bazı kadınların İYE'leri hamilelikte de devam eder.[101] Bu tekrarlayan enfeksiyonların en iyi nasıl tedavi edileceği konusunda yeterli araştırma yoktur.[101]
Piyelonefrit[değiştir | kaynağı değiştir]
Piyelonefrit, daha uzun süreli oral antibiyotikler veya intravenöz antibiyotikler kullanılarak basit bir mesane enfeksiyonundan daha agresif bir şekilde tedavi edilir.[3] Direnç oranının %10'dan az olduğu bölgelerde tipik olarak yedi günlük oral florokinolon siprofloksasin kullanılır. Yerel antibiyotik direnç oranları %10'dan yüksekse, genellikle bir doz intravenöz seftriakson reçete edilir.[3] Trimetoprim/sülfametoksazol veya amoksisilin/klavulanatın 14 gün boyunca ağızdan verilmesi de makul bir seçenektir.[102] Daha şiddetli semptomlar gösterenlerde, devam eden antibiyotikler için hastaneye yatış gerekebilir.[3] İki veya üç günlük tedavinin ardından semptomlar düzelmezse böbrek taşından kaynaklanan üreter tıkanıklığı gibi komplikasyonlar düşünülebilir.[3][10]
Prognoz[değiştir | kaynağı değiştir]
Tedavi ile semptomlar genellikle 36 saat içinde düzelir.[19] Komplike olmayan enfeksiyonların %42'si birkaç gün veya hafta içinde kendiliğinden düzelebilir.[4][103]
Yetişkinlerin ve çocukların %15-25'inde tekrarlayan enfeksiyonlar, inatçı enfeksiyonlar (aynı patojenle enfeksiyon), yeniden enfeksiyon (yeni patojen) veya nükseden enfeksiyon (aynı patojen tamamen geçtikten sonra yeni bir enfeksiyona neden olur) dahil olmak üzere kronik semptomatik İYE'ler görülür.[74] Tekrarlayan idrar yolu enfeksiyonları altı aylık bir zaman diliminde en az iki enfeksiyon (atak) veya on iki ayda üç enfeksiyon olarak tanımlanır, yetişkinlerde ve çocuklarda görülebilir.[74]
Sistit, alt idrar yolunu (mesane) tutan bir idrar yolu enfeksiyonunu ifade eder. Böbreği tutan bir üst idrar yolu enfeksiyonuna piyelonefrit denir. Piyelonefritin yaklaşık %10-20'si devam eder ve etkilenen böbrekte yara izi gelişir. Daha sonra, yara izi gelişenlerin %10-20'sinde daha sonraki yaşamlarında hipertansiyon riski artacaktır.[104]
Epidemiyoloji[değiştir | kaynağı değiştir]
İdrar yolu enfeksiyonları kadınlarda en sık görülen bakteriyel enfeksiyondur.[19] En sık 16 ila 35 yaşları arasında görülür, kadınların %10'u her yıl enfeksiyon geçirir ve %40-60'ından fazlası hayatlarının bir döneminde enfeksiyon geçirir.[4][7] Nüksler yaygındır ve insanların neredeyse yarısı bir yıl içinde ikinci bir enfeksiyon geçirir. İdrar yolu enfeksiyonları kadınlarda erkeklerden dört kat daha sık görülür.[7] Piyelonefrit ise 20 ila 30 kat daha az sıklıkta görülür.[4] Bunlar, hastane kaynaklı enfeksiyonların yaklaşık %40'ını oluşturan en yaygın nedenlerdir.[105] İdrarda asemptomatik bakteri oranları yaşla birlikte çocuk doğurma çağındaki kadınlarda yüzde iki ila yediden bakım evlerindeki yaşlı kadınlarda yüzde 50'ye kadar yükselmektedir.[39] İdrarda asemptomatik bakteri oranı 75 yaş üstü erkeklerde %7-10 arasındadır.[11] Hamile kadınların %2-10'unda idrarda asemptomatik bakteri vardır ve bazı az gelişmiş ülkelerde yaşayan kadınlarda daha yüksek oranlar bildirilmiştir.[99]
İdrar yolu enfeksiyonları çocukluk döneminde insanların %10'unu etkileyebilir.[7] Çocuklar arasında idrar yolu enfeksiyonları en sık üç aylıktan küçük sünnetsiz erkeklerde görülürken, bunu bir yaşından küçük kız çocukları takip etmektedir.[28] Ancak çocuklar arasındaki sıklık tahminleri büyük farklılıklar göstermektedir. Yaşları doğum ile iki yaş arasında değişen ateşli bir grup çocuğun %2-20'sine İYE teşhisi konulmuştur.[28]
Tarihçe[değiştir | kaynağı değiştir]
İdrar yolu enfeksiyonları antik çağlardan beri tanımlanmakta olup, ilk belgelenmiş tanım MÖ 1550'lere tarihlenen Ebers Papirüsü'nde yer almaktadır.[20] Mısırlılar tarafından "mesaneden ısı yayılması" olarak tanımlanmıştır.[106] Etkili tedavi 1930'larda antibiyotiklerin geliştirilmesi ve bulunmasına kadar gerçekleşmemiş, bu tarihten önce şifalı bitkiler, kan alma ve dinlenme önerilmiştir.[20]
Kaynakça[değiştir | kaynağı değiştir]
- ^ a b c d e f "Urinary Tract Infection". Centers for Disease Control and Prevention (CDC). 17 Nisan 2015. 22 Şubat 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 9 Şubat 2016.
- ^ a b c d e Flores-Mireles AL, Walker JN, Caparon M, Hultgren SJ (May 2015). "Urinary tract infections: epidemiology, mechanisms of infection and treatment options". Nature Reviews. Microbiology. 13 (5): 269-284. doi:10.1038/nrmicro3432. PMC 4457377 $2. PMID 25853778.
- ^ a b c d e f g Colgan R, Williams M, Johnson JR (September 2011). "Diagnosis and treatment of acute pyelonephritis in women". American Family Physician. 84 (5): 519-526. PMID 21888302.
- ^ a b c d e f g h i j k l m n o p q r s t u v w Nicolle LE (February 2008). "Uncomplicated urinary tract infection in adults including uncomplicated pyelonephritis". The Urologic Clinics of North America. 35 (1): 1-12, v. doi:10.1016/j.ucl.2007.09.004. PMID 18061019.
- ^ Caterino JM, Kahan S (2003). In a Page: Emergency medicine (İngilizce). Lippincott Williams & Wilkins. s. 95. ISBN 9781405103572. 24 Nisan 2017 tarihinde kaynağından arşivlendi.
- ^ a b Bono MJ, Leslie SW, Reygaert WC (2020). "Urinary Tract Infection". Statpearls. PMID 29261874.
 Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License "Arşivlenmiş kopya". 16 Ekim 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Ocak 2024..
Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License "Arşivlenmiş kopya". 16 Ekim 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 16 Ocak 2024..
- ^ a b c d e f g h i j k l m n o p q r s t u Salvatore S, Salvatore S, Cattoni E, Siesto G, Serati M, Sorice P, Torella M (June 2011). "Urinary tract infections in women". European Journal of Obstetrics, Gynecology, and Reproductive Biology. 156 (2): 131-136. doi:10.1016/j.ejogrb.2011.01.028. PMID 21349630.
- ^ Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, Carter A, Casey DC, Charlson FJ, Chen AZ, Coggeshall M, Cornaby L, Dandona L, Dicker DJ, Dilegge T, Erskine HE, Ferrari AJ, Fitzmaurice C, Fleming T, Forouzanfar MH, Fullman N, Gething PW, Goldberg EM, Graetz N, Haagsma JA, Hay SI, Johnson CO, Kassebaum NJ, Kawashima T, Kemmer L (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545-1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577 $2. PMID 27733282.
- ^ Wang H, Naghavi M, Allen C, Barber RM, Bhutta ZA, Carter A, Casey DC, Charlson FJ, Chen AZ, Coates MM, Coggeshall M, Dandona L, Dicker DJ, Erskine HE, Ferrari AJ, Fitzmaurice C, Foreman K, Forouzanfar MH, Fraser MS, Fullman N, Gething PW, Goldberg EM, Graetz N, Haagsma JA, Hay SI, Huynh C, Johnson CO, Kassebaum NJ, Kinfu Y, Kulikoff XR (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459-1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903 $2. PMID 27733281.
- ^ a b c d e f g h i j Lane DR, Takhar SS (August 2011). "Diagnosis and management of urinary tract infection and pyelonephritis". Emergency Medicine Clinics of North America. 29 (3): 539-552. doi:10.1016/j.emc.2011.04.001. PMID 21782073.
- ^ a b c d e Woodford HJ, George J (February 2011). "Diagnosis and management of urinary infections in older people". Clinical Medicine. 11 (1): 80-83. doi:10.7861/clinmedicine.11-1-80. PMC 5873814 $2. PMID 21404794.
- ^ Study Guide for Pathophysiology (5 bas.). Elsevier Health Sciences. 2013. s. 272. ISBN 9780323293181. 16 Şubat 2016 tarihinde kaynağından arşivlendi.
- ^ Introduction to Medical-Surgical Nursing. Elsevier Health Sciences. 2015. s. 909. ISBN 9781455776412. 11 Ocak 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 17 Eylül 2017.
- ^ Jarvis WR (2007). Bennett & Brachman's hospital infections (5.5isbn=9780781763837 bas.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. s. 474. 16 Şubat 2016 tarihinde kaynağından arşivlendi.
- ^ Glaser AP, Schaeffer AJ (November 2015). "Urinary Tract Infection and Bacteriuria in Pregnancy". The Urologic Clinics of North America. 42 (4): 547-560. doi:10.1016/j.ucl.2015.05.004. PMID 26475951.
- ^ Ferroni M, Taylor AK (November 2015). "Asymptomatic Bacteriuria in Noncatheterized Adults". The Urologic Clinics of North America. 42 (4): 537-545. doi:10.1016/j.ucl.2015.07.003. PMID 26475950.
- ^ a b c "Recurrent uncomplicated cystitis in women: allowing patients to self-initiate antibiotic therapy". Prescrire International. 23 (146): 47-49. February 2014. PMID 24669389.
- ^ Lee JH, Kim SW, Yoon BI, Ha US, Sohn DW, Cho YH (January 2013). "Factors that affect nosocomial catheter-associated urinary tract infection in intensive care units: 2-year experience at a single center". Korean Journal of Urology. 54 (1): 59-65. doi:10.4111/kju.2013.54.1.59. PMC 3556556 $2. PMID 23362450.
- ^ a b c d e f Colgan R, Williams M (October 2011). "Diagnosis and treatment of acute uncomplicated cystitis". American Family Physician. 84 (7): 771-776. PMID 22010614.
- ^ a b c Al-Achi A (2008). An introduction to botanical medicines : history, science, uses, and dangers. Westport, Conn.: Praeger Publishers. s. 126. ISBN 978-0-313-35009-2. 28 Mayıs 2016 tarihinde kaynağından arşivlendi.
- ^ Arellano RS (19 Ocak 2011). Non-vascular interventional radiology of the abdomen. New York: Springer. s. 67. ISBN 978-1-4419-7731-1. 10 Haziran 2016 tarihinde kaynağından arşivlendi.
- ^ a b c Chae JH, Miller BJ (November 2015). "Beyond Urinary Tract Infections (UTIs) and Delirium: A Systematic Review of UTIs and Neuropsychiatric Disorders". Journal of Psychiatric Practice. 21 (6): 402-411. doi:10.1097/PRA.0000000000000105. PMID 26554322.
- ^ a b c Krinitski D, Kasina R, Klöppel S, Lenouvel E (November 2021). "Associations of delirium with urinary tract infections and asymptomatic bacteriuria in adults aged 65 and older: A systematic review and meta-analysis". Journal of the American Geriatrics Society. 69 (11): 3312-3323. doi:10.1111/jgs.17418. PMC 9292354 $2. PMID 34448496.
- ^ Balogun SA, Philbrick JT (March 2014). "Delirium, a Symptom of UTI in the Elderly: Fact or Fable? A Systematic Review". Canadian Geriatrics Journal. 17 (1): 22-26. doi:10.5770/cgj.17.90. PMC 3940475 $2. PMID 24596591.
- ^ Mayne S, Bowden A, Sundvall PD, Gunnarsson R (February 2019). "The scientific evidence for a potential link between confusion and urinary tract infection in the elderly is still confusing - a systematic literature review". BMC Geriatrics. 19 (1): 32. doi:10.1186/s12877-019-1049-7. PMC 6360770 $2. PMID 30717706.
- ^ a b Rashid MH, Sparrow NA, Anwar F, Guidry G, Covarrubias AE, Pang H, Bogguri C, Karumanchi SA, Lahiri S (October 2021). "Interleukin-6 mediates delirium-like phenotypes in a murine model of urinary tract infection". Journal of Neuroinflammation. 18 (1): 247. doi:10.1186/s12974-021-02304-x. PMC 8554965 $2. PMID 34711238.
- ^ a b Jiang Z, Liang F, Zhang Y, Dong Y, Song A, Zhu X, Zhang Y, Xie Z (September 2022). "Urinary Catheterization Induces Delirium-Like Behavior Through Glucose Metabolism Impairment in Mice". Anesthesia and Analgesia. 135 (3): 641-652. doi:10.1213/ANE.0000000000006008. PMC 9388475 $2. PMID 35389369.
- ^ a b c d e f g h i Bhat RG, Katy TA, Place FC (August 2011). "Pediatric urinary tract infections". Emergency Medicine Clinics of North America. 29 (3): 637-653. doi:10.1016/j.emc.2011.04.004. PMID 21782079.
- ^ Nugent J, Childers M, Singh-Miller N, Howard R, Allard R, Eberly M (September 2019). "Risk of Meningitis in Infants Aged 29 to 90 Days with Urinary Tract Infection: A Systematic Review and Meta-Analysis". The Journal of Pediatrics. 212: 102-110.e5. doi:10.1016/j.jpeds.2019.04.053. PMID 31230888.
- ^ a b AMDA – The Society for Post-Acute and Long-Term Care Medicine (February 2014), "Ten Things Physicians and Patients Should Question", Choosing Wisely: an initiative of the ABIM Foundation, AMDA – The Society for Post-Acute and Long-Term Care Medicine, 13 Eylül 2014 tarihinde kaynağından arşivlendi, erişim tarihi: 20 Nisan 2015
- ^ Abraham SN, Miao Y (October 2015). "The nature of immune responses to urinary tract infections". Nature Reviews. Immunology. 15 (10): 655-663. doi:10.1038/nri3887. PMC 4926313 $2. PMID 26388331.
- ^ Amdekar S, Singh V, Singh DD (November 2011). "Probiotic therapy: immunomodulating approach toward urinary tract infection". Current Microbiology. 63 (5): 484-490. doi:10.1007/s00284-011-0006-2. PMID 21901556.
- ^ Sievert DM, Ricks P, Edwards JR, Schneider A, Patel J, Srinivasan A, Kallen A, Limbago B, Fridkin S (January 2013). "Antimicrobial-resistant pathogens associated with healthcare-associated infections: summary of data reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention, 2009-2010". Infection Control and Hospital Epidemiology. 34 (1): 1-14. doi:10.1086/668770. PMID 23221186. 16 Mart 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Temmuz 2019.
- ^ Bagshaw SM, Laupland KB (February 2006). "Epidemiology of intensive care unit-acquired urinary tract infections". Current Opinion in Infectious Diseases. 19 (1): 67-71. doi:10.1097/01.qco.0000200292.37909.e0. PMID 16374221.
- ^ "Urinary Tract Infections in Adults". 9 Ocak 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Ocak 2015.
- ^ Brill JR (April 2010). "Diagnosis and treatment of urethritis in men". American Family Physician. 81 (7): 873-878. PMID 20353145.
- ^ Franco AV (December 2005). "Recurrent urinary tract infections". Best Practice & Research. Clinical Obstetrics & Gynaecology. 19 (6): 861-873. doi:10.1016/j.bpobgyn.2005.08.003. PMID 16298166.
- ^ Engleberg NC, DiRita V, Dermody TS (2007). Schaechter's Mechanism of Microbial Disease. Baltimore: Lippincott Williams & Wilkins. ISBN 978-0-7817-5342-5.
- ^ a b c d e f g h i Dielubanza EJ, Schaeffer AJ (January 2011). "Urinary tract infections in women". The Medical Clinics of North America. 95 (1): 27-41. doi:10.1016/j.mcna.2010.08.023. PMID 21095409.
- ^ Goldstein I, Dicks B, Kim NN, Hartzell R (December 2013). "Multidisciplinary overview of vaginal atrophy and associated genitourinary symptoms in postmenopausal women". Sexual Medicine. 1 (2): 44-53. doi:10.1002/sm2.17. PMC 4184497 $2. PMID 25356287.
- ^ Holt JD, Garrett WA, McCurry TK, Teichman JM (February 2016). "Common Questions About Chronic Prostatitis". American Family Physician. 93 (4): 290-296. PMID 26926816.
- ^ a b Nicolle LE (May 2001). "The chronic indwelling catheter and urinary infection in long-term-care facility residents". Infection Control and Hospital Epidemiology. 22 (5): 316-321. doi:10.1086/501908. PMID 11428445.
- ^ Phipps S, Lim YN, McClinton S, Barry C, Rane A, N'Dow J (April 2006). Phipps S (Ed.). "Short term urinary catheter policies following urogenital surgery in adults". The Cochrane Database of Systematic Reviews (2): CD004374. doi:10.1002/14651858.CD004374.pub2. PMID 16625600.
- ^ a b c Gould CV, Umscheid CA, Agarwal RK, Kuntz G, Pegues DA (April 2010). "Guideline for prevention of catheter-associated urinary tract infections 2009". Infection Control and Hospital Epidemiology. 31 (4): 319-326. doi:10.1086/651091. PMID 20156062. 16 Mart 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Temmuz 2019.
- ^ Harris R (December 2009). "Genitourinary infection and barotrauma as complications of 'P-valve' use in drysuit divers". Diving and Hyperbaric Medicine. 39 (4): 210-212. PMID 22752741. Archived from the original on 26 Mayıs 2013. Erişim tarihi: 4 Nisan 2013.
- ^ a b Jagannath VA, Fedorowicz Z, Sud V, Verma AK, Hajebrahimi S (November 2012). "Routine neonatal circumcision for the prevention of urinary tract infections in infancy". The Cochrane Database of Systematic Reviews. 11: CD009129. doi:10.1002/14651858.CD009129.pub2. PMID 23152269.
The incidence of urinary tract infection (UTI) is greater in uncircumcised babies
- ^ Morris BJ, Wiswell TE (June 2013). "Circumcision and lifetime risk of urinary tract infection: a systematic review and meta-analysis". The Journal of Urology. 189 (6): 2118-2124. doi:10.1016/j.juro.2012.11.114. PMID 23201382.
- ^ a b Eves FJ, Rivera N (April 2010). "Prevention of urinary tract infections in persons with spinal cord injury in home health care". Home Healthcare Nurse. 28 (4): 230-241. doi:10.1097/NHH.0b013e3181dc1bcb. PMID 20520263.
- ^ a b Gutierrez-Aceves J (2011). "Preoperative Antibiotics and Prevention of Sepsis in Genitourinary Surgery". Smith AD, Badlani GH, Preminger GM, Kavoussi LR (Ed.). Smith's Textbook of Endourology (3.3isbn=978-1-4443-4514-8 bas.). Hoboken, NJ: John Wiley & Sons. s. 39.
- ^ a b c d Detweiler K, Mayers D, Fletcher SG (November 2015). "Bacteruria and Urinary Tract Infections in the Elderly". The Urologic Clinics of North America (Review). 42 (4): 561-568. doi:10.1016/j.ucl.2015.07.002. PMID 26475952.
- ^ Raynor MC, Carson CC (January 2011). "Urinary infections in men". The Medical Clinics of North America. 95 (1): 43-54. doi:10.1016/j.mcna.2010.08.015. PMID 21095410.
- ^ Hui D (15 Ocak 2011). Leung A, Padwal R (Ed.). Approach to internal medicine : a resource book for clinical practice (3.3isbn=978-1-4419-6504-2 bas.). New York: Springer. s. 244. 20 Mayıs 2016 tarihinde kaynağından arşivlendi.
- ^ Kursh ED, Ulchaker JC, (Ed.) (2000). Office urology. Totowa, N.J.: Humana Press. s. 131. ISBN 978-0-89603-789-2. 4 Mayıs 2016 tarihinde kaynağından arşivlendi.
- ^ Mick NW, Peters JR, Egan D, Nadel ES, Walls R, Silvers S ((Ed.)). Blueprints emergency medicine (2.2yıl=2006 bas.). Baltimore, Md.: Lippincott Williams & Wilkins. s. 152. ISBN 978-1-4051-0461-6. 27 Mayıs 2016 tarihinde kaynağından arşivlendi.
- ^ a b Graham SD, Keane, James TE, Glenn F ((Ed.)). Glenn's urologic surgery (7.7yıl=2009 bas.). Philadelphia, Pa.: Lippincott Williams & Wilkins. s. 148. ISBN 9780781791410. 24 Nisan 2016 tarihinde kaynağından arşivlendi.
- ^ a b Belman AB, King LR, Kramer SA, (Ed.) (2002). Clinical pediatric urology (4. bas.). Londra: Dunitz. s. 338. ISBN 9781901865639. 15 Mayıs 2016 tarihinde kaynağından arşivlendi.
- ^ Popescu OE, Landas SK, Haas GP (February 2009). "The spectrum of eosinophilic cystitis in males: case series and literature review". Archives of Pathology & Laboratory Medicine. 133 (2): 289-294. doi:10.5858/133.2.289. PMID 19195972.
- ^ de Jong Y, Pinckaers JH, ten Brinck RM, Lycklama à Nijeholt AA, Dekkers OM (2014). "Urinating standing versus sitting: position is of influence in men with prostate enlargement. A systematic review and meta-analysis". PLOS ONE. 9 (7): e101320. Bibcode:2014PLoSO...9j1320D. doi:10.1371/journal.pone.0101320. PMC 4106761 $2. PMID 25051345.
- ^ Lam TB, Omar MI, Fisher E, Gillies K, MacLennan S (September 2014). "Types of indwelling urethral catheters for short-term catheterisation in hospitalised adults". The Cochrane Database of Systematic Reviews. 9 (9): CD004013. doi:10.1002/14651858.CD004013.pub4. PMID 25248140.
- ^ Finkel R, Clark MA, Cubeddu LX. Pharmacology (4.4yıl=2009 bas.). Philadelphia: Lippincott Williams & Wilkins. s. 397. ISBN 9780781771559. 9 Haziran 2016 tarihinde kaynağından arşivlendi.
- ^ "Methenamine is as good as antibiotics at preventing urinary tract infections". NIHR Evidence (İngilizce). 20 Aralık 2022. doi:10.3310/nihrevidence_55378. 20 Ocak 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 20 Ocak 2023.
- ^ Harding C, Mossop H, Homer T, Chadwick T, King W, Carnell S, Lecouturier J, Abouhajar A, Vale L, Watson G, Forbes R, Currer S, Pickard R, Eardley I, Pearce I, Thiruchelvam N, Guerrero K, Walton K, Hussain Z, Lazarowicz H, Ali A (March 2022). "Alternative to prophylactic antibiotics for the treatment of recurrent urinary tract infections in women: multicentre, open label, randomised, non-inferiority trial". BMJ. 376: e068229. doi:10.1136/bmj-2021-0068229. PMC 8905684 $2. PMID 35264408.
- ^ a b Beerepoot M, Geerlings S (April 2016). "Non-Antibiotic Prophylaxis for Urinary Tract Infections". Pathogens (Review). 5 (2): 36. doi:10.3390/pathogens5020036. PMC 4931387 $2. PMID 27092529.
- ^ a b Perrotta C, Aznar M, Mejia R, Albert X, Ng CW (April 2008). "Oestrogens for preventing recurrent urinary tract infection in postmenopausal women". The Cochrane Database of Systematic Reviews (2): CD005131. doi:10.1002/14651858.CD005131.pub2. PMID 18425910.
- ^ Marschall J, Carpenter CR, Fowler S, Trautner BW (June 2013). "Antibiotic prophylaxis for urinary tract infections after removal of urinary catheter: meta-analysis". BMJ. 346: f3147. doi:10.1136/bmj.f3147. PMC 3678514 $2. PMID 23757735.
- ^ Magistro G, Stief CG (January 2019). "Vaccine Development for Urinary Tract Infections: Where Do We Stand?". European Urology Focus. 5 (1): 39-41. doi:10.1016/j.euf.2018.07.034. PMID 30093359.
- ^ Huttner A, Gambillara V (October 2018). "The development and early clinical testing of the ExPEC4V conjugate vaccine against uropathogenic Escherichia coli". Clinical Microbiology and Infection. 24 (10): 1046-1050. doi:10.1016/j.cmi.2018.05.009. PMID 29803843.
- ^ Dai B, Liu Y, Jia J, Mei C (July 2010). "Long-term antibiotics for the prevention of recurrent urinary tract infection in children: a systematic review and meta-analysis". Archives of Disease in Childhood. 95 (7): 499-508. doi:10.1136/adc.2009.173112. PMID 20457696.
- ^ Salo J, Ikäheimo R, Tapiainen T, Uhari M (November 2011). "Childhood urinary tract infections as a cause of chronic kidney disease". Pediatrics. 128 (5): 840-847. doi:10.1542/peds.2010-3520. PMID 21987701.
- ^ Wang CH, Fang CC, Chen NC, Liu SS, Yu PH, Wu TY, Chen WT, Lee CC, Chen SC (July 2012). "Cranberry-containing products for prevention of urinary tract infections in susceptible populations: a systematic review and meta-analysis of randomized controlled trials". Archives of Internal Medicine. 172 (13): 988-996. doi:10.1001/archinternmed.2012.3004. PMID 22777630.
- ^ Williams G, Stothart CI, Hahn D, Stephens JH, Craig JC, Hodson EM (November 2023). "Cranberries for preventing urinary tract infections". The Cochrane Database of Systematic Reviews. 11 (11): CD001321. doi:10.1002/14651858.CD001321.pub7. PMC 10636779 $2. PMID 37947276.
- ^ Schwenger EM, Tejani AM, Loewen PS (December 2015). "Probiotics for preventing urinary tract infections in adults and children". The Cochrane Database of Systematic Reviews. 2015 (12): CD008772. doi:10.1002/14651858.CD008772.pub2. PMC 8720415 $2. PMID 26695595.
- ^ Lenger SM, Bradley MS, Thomas DA, Bertolet MH, Lowder JL, Sutcliffe S (August 2020). "D-mannose vs other agents for recurrent urinary tract infection prevention in adult women: a systematic review and meta-analysis". American Journal of Obstetrics and Gynecology. 223 (2): 265.e1-265.e13. doi:10.1016/j.ajog.2020.05.048. PMC 7395894 $2. PMID 32497610.
- ^ a b c Cooper TE, Teng C, Howell M, Teixeira-Pinto A, Jaure A, Wong G (August 2022). "D-mannose for preventing and treating urinary tract infections". The Cochrane Database of Systematic Reviews. 2022 (8): CD013608. doi:10.1002/14651858.CD013608.pub2. PMC 9427198 $2. PMID 36041061.
- ^ Gaines KK (June 2004). "Phenazopyridine hydrochloride: the use and abuse of an old standby for UTI". Urologic Nursing. 24 (3): 207-209. PMID 15311491.
- ^ Aronson JK, (Ed.) (2008). Meyler's side effects of analgesics and anti-inflammatory drugs. Amsterdam: Elsevier Science. s. 219. ISBN 978-0-444-53273-2. 7 Mayıs 2016 tarihinde kaynağından arşivlendi.
- ^ Cash JC, Glass CA. Family practice guidelines (2.2yıl=2010 bas.). New York: Springer. s. 271. ISBN 978-0-8261-1812-7. 11 Haziran 2016 tarihinde kaynağından arşivlendi.
- ^ Santillo VM, Lowe FC (January 2007). "Cranberry juice for the prevention and treatment of urinary tract infections". Drugs of Today. 43 (1): 47-54. doi:10.1358/dot.2007.43.1.1032055. PMID 17315052.
- ^ Guay DR (2009). "Cranberry and urinary tract infections". Drugs. 69 (7): 775-807. doi:10.2165/00003495-200969070-00002. PMID 19441868.
- ^ a b Zhanel GG, Zhanel MA, Karlowsky JA (28 Mart 2020). "Oral and Intravenous Fosfomycin for the Treatment of Complicated Urinary Tract Infections". The Canadian Journal of Infectious Diseases & Medical Microbiology. Hindawi Limited. 2020: 8513405. doi:10.1155/2020/8513405. PMC 7142339 $2. PMID 32300381.
- ^ Grigoryan L, Trautner BW, Gupta K (22 Ekim 2014). "Diagnosis and management of urinary tract infections in the outpatient setting: a review". JAMA. 312 (16): 1677-1684. doi:10.1001/jama.2014.12842. PMID 25335150.
- ^ a b Zalmanovici Trestioreanu A, Green H, Paul M, Yaphe J, Leibovici L (October 2010). Zalmanovici Trestioreanu A (Ed.). "Antimicrobial agents for treating uncomplicated urinary tract infection in women". The Cochrane Database of Systematic Reviews. 10 (10): CD007182. doi:10.1002/14651858.CD007182.pub2. PMID 20927755.
- ^ "FDA Drug Safety Communication: FDA updates warnings for oral and injectable fluoroquinolone antibiotics due to disabling side effects". Food and Drug Administration (FDA). 8 Mart 2018. 18 Temmuz 2019 tarihinde kaynağından arşivlendi. Erişim tarihi: 17 Temmuz 2019.
- ^ Jarvis TR, Chan L, Gottlieb T (February 2014). "Assessment and management of lower urinary tract infection in adults". Australian Prescriber. 37 (1): 7-9. doi:10.18773/austprescr.2014.002.
- ^ a b c Gupta K, Hooton TM, Naber KG, Wullt B, Colgan R, Miller LG, Moran GJ, Nicolle LE, Raz R, Schaeffer AJ, Soper DE (March 2011). "International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: A 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases". Clinical Infectious Diseases. 52 (5): e103-e120. doi:10.1093/cid/ciq257. PMID 21292654.
- ^ American Urogynecologic Society (5 Mayıs 2015), "Five Things Physicians and Patients Should Question", Choosing Wisely: an initiative of the ABIM Foundation, American Urogynecologic Society, 2 Haziran 2015 tarihinde kaynağından arşivlendi, erişim tarihi: 1 Haziran 2015
- ^ Knottnerus BJ, Grigoryan L, Geerlings SE, Moll van Charante EP, Verheij TJ, Kessels AG, ter Riet G (December 2012). "Comparative effectiveness of antibiotics for uncomplicated urinary tract infections: network meta-analysis of randomized trials". Family Practice. 29 (6): 659-670. doi:10.1093/fampra/cms029. PMID 22516128.
- ^ Afzalnia S (15 Aralık 2006). "BestBets: Is a short course of antibiotics better than a long course in the treatment of UTI in children". www.bestbets.org. 14 Ağustos 2009 tarihinde kaynağından arşivlendi.
- ^ Bryan CS (2002). Infectious diseases in primary care. Philadelphia: W.B. Saunders. s. 319. ISBN 978-0-7216-9056-8. 13 Şubat 2012 tarihinde kaynağından arşivlendi.
- ^ Wagenlehner FM, Vahlensieck W, Bauer HW, Weidner W, Piechota HJ, Naber KG (March 2013). "Prevention of recurrent urinary tract infections". Minerva Urologica e Nefrologica. 65 (1): 9-20. PMID 23538307.
- ^ Shepherd AK, Pottinger PS (July 2013). "Management of urinary tract infections in the era of increasing antimicrobial resistance". The Medical Clinics of North America. 97 (4): 737-57, xii. doi:10.1016/j.mcna.2013.03.006. PMID 23809723.
- ^ Pallett A, Hand K (November 2010). "Complicated urinary tract infections: practical solutions for the treatment of multiresistant Gram-negative bacteria". The Journal of Antimicrobial Chemotherapy. 65 (Suppl 3): iii25-iii33. doi:10.1093/jac/dkq298. PMID 20876625.
- ^ Karlović K, Nikolić J, Arapović J (November 2018). "Ceftriaxone treatment of complicated urinary tract infections as a risk factor for enterococcal re-infection and prolonged hospitalization: A 6-year retrospective study". Bosnian Journal of Basic Medical Sciences. 18 (4): 361-366. doi:10.17305/bjbms.2018.3544. PMC 6252101 $2. PMID 29750894.
- ^ Ariathianto Y (October 2011). "Asymptomatic bacteriuria - prevalence in the elderly population". Australian Family Physician. 40 (10): 805-809. PMID 22003486.
- ^ Colgan R, Nicolle LE, McGlone A, Hooton TM (September 2006). "Asymptomatic bacteriuria in adults". American Family Physician. 74 (6): 985-990. PMID 17002033.
- ^ a b American Geriatrics Society, "Five Things Physicians and Patients Should Question", Choosing Wisely: an initiative of the ABIM Foundation, American Geriatrics Society, 1 Eylül 2013 tarihinde kaynağından arşivlendi, erişim tarihi: 1 Ağustos 2013
- ^ Widmer M, Lopez I, Gülmezoglu AM, Mignini L, Roganti A (November 2015). "Duration of treatment for asymptomatic bacteriuria during pregnancy". The Cochrane Database of Systematic Reviews. 2015 (11): CD000491. doi:10.1002/14651858.CD000491.pub3. PMC 7043273 $2. PMID 26560337.
- ^ a b c Guinto VT, De Guia B, Festin MR, Dowswell T (September 2010). "Different antibiotic regimens for treating asymptomatic bacteriuria in pregnancy". The Cochrane Database of Systematic Reviews (9): CD007855. doi:10.1002/14651858.CD007855.pub2. PMC 4033758 $2. PMID 20824868.
- ^ a b c Smaill FM, Vazquez JC (November 2019). "Antibiotics for asymptomatic bacteriuria in pregnancy". The Cochrane Database of Systematic Reviews. 2019 (11): CD000490. doi:10.1002/14651858.CD000490.pub4. PMC 6953361 $2. PMID 31765489.
- ^ Julka S (October 2013). "Genitourinary infection in diabetes". Indian Journal of Endocrinology and Metabolism. 17 (Suppl 1): S83-S87. doi:10.4103/2230-8210.119512. PMC 3830375 $2. PMID 24251228.
- ^ a b Schneeberger C, Geerlings SE, Middleton P, Crowther CA (July 2015). "Interventions for preventing recurrent urinary tract infection during pregnancy". The Cochrane Database of Systematic Reviews. 2015 (7): CD009279. doi:10.1002/14651858.CD009279.pub3. PMC 6457953 $2. PMID 26221993.
- ^ The Sanford Guide to Antimicrobial Therapy 2011 (Guide to Antimicrobial Therapy (Sanford)). Antimicrobial Therapy. 2011. ss. 30. ISBN 978-1-930808-65-2.
- ^ Long B, Koyfman A (November 2018). "The Emergency Department Diagnosis and Management of Urinary Tract Infection". Emergency Medicine Clinics of North America. 36 (4): 685-710. doi:10.1016/j.emc.2018.06.003. PMID 30296999.
- ^ MacKenzie JR (March 1996). "A review of renal scarring in children". Nuclear Medicine Communications. 17 (3): 176-190. doi:10.1097/00006231-199603000-00002. PMID 8692483.
- ^ Smeltzer SC, Bare BG, Hinkle JL, Cheever KH. "Management of Patients with Urinary Disorders". Brunner & Suddarth's textbook of medical-surgical nursing (12.12yıl=2010 bas.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. s. 1359. ISBN 978-0-7817-8589-1. 28 Nisan 2016 tarihinde kaynağından arşivlendi.
- ^ Whiteman W, Topley C. Topley and Wilson's Principles of bacteriology, virology and immunity : in 4 volumes (8.8yıl=1990 bas.). Londra: Arnold. s. 198. ISBN 978-0-7131-4591-5.
Dış bağlantılar[değiştir | kaynağı değiştir]
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |
