Sarılık
| Sarılık | |
|---|---|
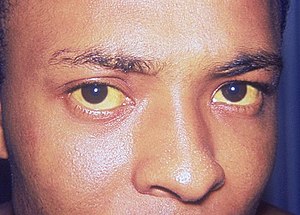 | |
| Hepatit A'da cilt ve skleranın sarılaşması. | |
| Uzmanlık | İç Hastalıkları, enfeksiyon hastalıkları, Hematoloji, Gastroenteroloji |
Sarılık (ikter; icterus), bir hastalık değil, çoğu karaciğerle ilgili olan bazı hastalıkların belirtisidir. İkter tablosunda gözakı (sklera), deri, mukozalar ve organlar sarıya boyanır. En önemli nedeni kandaki bilirubin düzeyinin artmasıdır. Normalde periferik kanın 100 ml’sinde 1 mg kadar bilirubin bulunur. Kandaki bilirubin düzeyinin 2.5 mg’ın üzerine çıkmasına “hiperbilirubinemi”, bunun neden olduğu klinik tabloya "sarılık; ikter (icterus)” adı verilir.[1][2][3]
Sarılıkta en sık rastlanan belirtiler, halsizlik, iştahsızlık, mide bulantısı, karnın sağ üst kadranında ağrı, derinin ve gözakının sararması ve idrarın koyulaşmasıdır. Kısa süreli ateş olabilir. Hastaların bazıları enfeksiyonu sararmadan; halsizlik, eklem ağrıları ve hafif ateş ile gribal enfeksiyon tarzında geçirebilirler.[1][2][3]
Sarılık mekanizması[değiştir | kaynağı değiştir]
Bilirubin alyuvarlara rengini veren ve oksijen taşınmasını sağlayan hemoglobin maddesinin parçalanması sonucu oluşur. Kanda dolaşım ömrünü dolduran yaşlı alyuvarlar ölünce hücrenin içeriğindeki hemoglobin açığa çıkar; hemoglobin de bilirubin maddesine dönüştürülerek karaciğere gelir ve çözünür hale getirilerek karaciğerden safra kanalcıklarına atılır. Sarılık tablosunun oluşmasında 3 mekanizma etkilidir:[1][2][3]
Hemoliz[değiştir | kaynağı değiştir]
Çok sayıda alyuvarların kısa sürede parçalanmasına (erimesine) hemoliz, bu tablonun neden olduğu sarılık tipine hemolitik ikter denir. Olaylar, karaciğer öncesi nedenlere bağlı olduğu için "pre-hepatik ikter" olarak da tanımlanan tabloda, alyuvarların hızla erimesine neden olan başlıca etkenler şunlardır:[1][2][3]
İnfeksiyon hastalıkları[değiştir | kaynağı değiştir]
- Sıtma (malarya): Sıtmaya neden olan parazit (plasmodium falciparum; plasmodium vivax) alyuvarlar içinde çoğalır ve onları patlatarak yoğun biçimde parçalanmalarına neden olur.[2][3]
Alyuvarların biçim ya da içerik bozuklukları[değiştir | kaynağı değiştir]
Bozuk alyuvarlar dalakta hızla parçalanırlar.[2][3]
- Orak hücreli anemi: Alyuvarlarda biçim bozukluklarının ve hemolizin belirgin olduğu kalıtsal bir kan hastalığıdır.
- Sferositoz: Alyuvarlarda biçim bozukluğunun olduğu bir kan hastalığıdır.
- Talasemi (Akdeniz anemisi): Alyuvarlardaki hemoglobin yapısının bozuk olduğu bir kan hastalığıdır.
Yenidoğan sarılığı[değiştir | kaynağı değiştir]
Bebeklerde, doğumdan hemen sonra ortaya çıkan bir hemolitik ikter türüdür.[1][2][3][4]
Karaciğer hastalıkları[değiştir | kaynağı değiştir]
Karaciğer parenkim hücrelerinin zarar gördüğü hepatitler (özellikle virüs hepatitleri), toksik etkiler (alkol, rifampin, probenecid), sirozun çeşitli evreleri (akut dönemi; alevlenmeler; terminal dönem), mantar zehirlenmeleri (amanita phalloides)[5] gibi durumlarda ortaya çıkar. Karaciğer fonksiyonları bozulur. Etkilenen karaciğer epitel hücreleri (hepatositler) indirekt bilirubini tutamaz ya da direkt bilirubine dönüştüremez; buna bağlı olarak konjuge bilirubin üretimi düşer. Neden karaciğer hastalıkları olduğu için bu tür sarılıklara hepatoselüler ikter adı verilir.[1][2][3]
Safra yollarının tıkanması[değiştir | kaynağı değiştir]
Karaciğer içindeki ya da safra kesesinden duodenuma giden safra yollarının tıkanmasının sonucudur; bu nedenle tıkanma ikteri de denir. Olay karaciğerden sonraki bileşenlerde oluştuğu için "post-hepatik ikter", tıkanmaların büyük bölümü ameliyatla açılabildiği için de cerrahi ikter olarak nitelenir.[1][2][3]
Çeşitleri[değiştir | kaynağı değiştir]
Ortaya çıkış nedenine göre üç çeşit sarılık teşhisi yapılabilir:[1][2][3]
- Hemolitik Sarılık: Pre-hepatik ikter (Karaciğer öncesi nedenler)
- Hepatoselüler Sarılık: Hepatik ikter (Karaciğere ait nedenler)
- Tıkanma Sarılığı: Post-hepatik ikter (Karaciğer sonrası nedenler)
Hemolitik Sarılık[değiştir | kaynağı değiştir]
Günlük normal bilirubin miktarı üretim olarak 300 mg kadardır. Kırmızı kan hücreleri olan alyuvarların hızla yıkılması (hemoliz) sonucunda karaciğerde konjugasyonu aşan bir bilirubin üretimi olur. Karaciğerde sorun yoktur; ancak, hemolizle birlikte çok miktarda konjuge olmamış bilirubin oluşur (karaciğerde üretilen konjuge bilirubin miktarı da artar). Sonuçta safraya geçen bilirubin, ürobilinojen ve konjuge olmamış serbest bilirubin şeklinde kandaki indirekt bilirubin düzeyini yükseltir (indirekt hiperbilirubinemi). Serbest bilirubin miktarının artması ile kandaki indirekt bilirubin miktarı artar. Büyük bir bölümü safraya verildiği halde bir bölümü de mukozalara, deriye ve gözaklarına (sklera) giderek sarı rengin oluşmasına neden olur.[1][2][3]
Yeni doğanlarda karaciğer bilirubin glukuroniltransferaz enziminin aktivitesi düşüktür ve bu enzim ancak yaşamın ikinci haftasında belirli bir düzeye erişir. Ayrıca çocuklarda eritrositlerin hem ortalama ömürleri daha kısadır ve hem de doğumla birlikte ihtiyaç fazlası eritrositler söz konusudur. Bu yüzden çocuklarda bilhassa prematüre çocuklarda hiperbilirubinemi görülür. Bu tür çocuklar UV ışığa konuldukları zaman konjuge bilirubin miktarı artacağından bilirubinin belirli bir süre sonra düzeyi düşerek normal yaşamlarına devam ederler. Konjuge bilirubinler direkt olarak Vanderberg reaksiyonu verdikleri için buna direkt bilirubin, serbest bilirubin ise indirekt olarak bu reaksiyonu verdiği için buna da indirekt bilirubin denir.[1][2][3][4]
Hepatoselüler Sarılık[değiştir | kaynağı değiştir]
Karaciğerin çoğu hücrelerinin çeşitli nedenlerle (alkol, toksik maddeler) hasarlanması ve buna bağlı olarak konjuge bilirubin miktarının azalmasına neden olur. Kanda konjuge bilirubin miktarı arttığında idrarda ürobilinojen miktarı da artar. İdrar koyulaşırken dışkı ise beyaz renge dönüşür. Hepatosellüler sarılık en sık karaciğere zehir etkisi gösteren (hepatotoksik) kimyasallar va da virüs (özellikler HBV ve HCV) hepatitlerinde görülür. Hepatotoksik kimyasallar arasında alkol ve bazı ilaçlar, zehirli mantarlardır (amanita phalloides).[5] Hepatosellüler ikter tablosuna gebelikte ve sepsis gelişen enfeksiyon olgularında da rastlanmaktadır:[1][2][3]
Gebelik kolestazı[değiştir | kaynağı değiştir]
Gebeliğin son trimesterinde (üç ayı) kaşıntı ve ikter tablosuyla beliren, doğumla birlikte giderek silinen, karaciğer içindeki safrayollarının tıkanması (intrahepatik kolestaz) olgusudur. Östrojen düzeyinin yüksekliği önemli bir tetikleyicidir. Anne için çok önemli etkileri yoktur. Prematüre ya da ölü doğum riski yüksektir. Doğum sırasında fetüste kafaiçi (intrakraniyal) kanama olasılığı vardır. Hastaların bir bölümünde oral kontraseptif kullanma öyküsü bulunur.[1][2][3]
Sepsis ikteri[değiştir | kaynağı değiştir]
Bakteri enfeksiyonlarında (özellikle gram negatiflerde) güçlü bir hiperbilirubinemi görülebilir. Konjuge bilirubin düzeyi yüksek, serum alkalin fosfataze ve kolesterol düzeyleri normaldir. Mikroskopik bulgular özgün değildir. Hepatositlerde az sayıda yağ vakuolleri, hafif düzeyde kolestaz bulguları ve periportal alanlarda yangı hücreleri izlenir.[1][2][3]
Kalıtsal hastalıklar[değiştir | kaynağı değiştir]
Hepatosellüler ikterlerin bir bölümü ise, konjugasyon mekanizmasının bozulduğu kalıtsal hastalıkların sonucudur.[1][2][3]
- Crigler-Najjar Sendromu: 2 tipi vardır. Tip I Crigler-Najjar sendromunda güçlü ve kronik konjuge olmamış hiperbilirubinemi izlenir. Safra renksizdir ve eser miktarlarda konjuge bilirubin içerir. Karaciğer morfolojisi normaldir. Ultraviole tedavisi ya da karaciğer transplantasyonu endikasyonu vardır. Tip II Crigler-Najjar sendromunda benzer bulgular vardır ancak hafif düzeydedir. Hasta çocukların gelişimi normaldir. Kernicterus komplikasyonlarını anımsatan nörolojik bulgular belirebilir.
- Gilbert Sendromu: Hafif bir konjuge olmamış hiperbilirubinemi dışında patolojiye rastlanmaz. Oldukça sık rastlanır (%5). Erkek hastalar görece fazladır. İlk belirtisini puberteyle birlikte verir. Hastaların çoğu rutin incelemelerde rastlantı olarak belirlenir.
- Dubin-Johnson Sendromu: Aralıklı ve hafif kronik konjuge hiperbilirubinemiyle beliren otosomal resessif bir tablodur. Hastaların %50’sinde idrar koyu renklidir. Enderdir. İlginç olarak İran Yahudileri ile Japonlar arasındaki evliliklerden doğan çocuklarda görece sıktır. Kadınlarda gebelik ya da oral kontraseptif kullanımıyla belirti vermeye başlar. Kronik konjuge hiperbilirubinemi bulgusu olan öteki ikterlerde “total idrar coproporphyrin” düzeyleri yüksektir. Oysa Dubin-Johnson sendromunda “total idrar coproporphyrin” düzeyi normaldir. Karaciğer morfolojisi normaldir. Lobulusların santral kesimlerindeki hepatositlerde ve Kupffer hücrelerinde rengi ve granül yapısıyla melanini andıran kahverengimsi bir pigment saptanır. Pigment birikmesinin yoğun olduğu olgularda “kapkara karaciğer (black liver)” tanımı yapılır.
- Rotor Sendromu: Konjuge hiperbilirubinemiyle karakterize kalıtsal bir tablodur. Klinik olarak Dubin-Johnson sendromuna benzer. Ancak karaciğerde pigmentasyon yoktur ve “total idrar coproporphyrin” düzeyi yüksektir (coproporphyrin, hemoglobinin heme bileşeninin sentezi sırasında oluşan bir porfirin metabolitidir). Hastalar önemli klinik bulgular olmaksızın yaşarlar.
- Benign yineleyen intrahepatik kolestaz: Hastanın yaşamı boyunca 4-5 kez ortaya çıkan, birkaç hafta/ay süren, ikter ve kaşınma ataklarıyla karakterize intrahepatik kolestaz olgusudur. Ataklar sırasındaki serum bilirubin düzeyi 20 mg/dL’ye dek çıkabilmektedir. Bilirubinin büyük bölümü konjugedir. Bazı olgular kalıtsaldır. Mikroskopik incelemede karaciğerdeki safra kanalcıklarında safra tıkaçlarına ve çevrede az sayıda lenfositlere rastlanır. Ataklar sonrasında bu bulguların silindiği izlenir.
- Progressif ailesel intrahepatik kolestaz: Bebeklik yaşlarında başlayan ve zamanla siroza dek gidebilen kalıtsal bir hastalıktır. Ayrıca retinitis pigmentosa ve zeka geriliği izlenir. Prognozu kötüdür. Yaşamın ilk yıllarında ölümle sonlanır. Etyolojisinde organik maddelerin transportunu sağlayan proteinlerin (aminofosfolipid transportu proteini, safra tuzları transportu proteini ve MRP) mutasyonu vardır [hepatosellüler iktelerin bir bölümü ise konjuge bilirubinin transport mekanizmasının bozulduğu “Multidrug Resistance Protein (MRP)” mutasyonu saptanan kalıtsal hastalığın sonucudur. MR proteinleri organik iyonların hücre membranlarından geçişini düzenler. Bu proteinlerin mutasyonu sonrasında karaciğer epitel hücrelerinin ürettiği konjuge bilirubin, safra asidleri ve fosfolipidler safra kanalcıklarına gönderilemez].
Tıkanmaya bağlı sarılık (obstrüktif ikter; cerrahi ikter)[değiştir | kaynağı değiştir]
Bu tür sarılıklarda bilirubin üretimi artmaz. İntrahepatik ya da ekstrahepatik safra yollarının tıkanmasına bağlıdır. Tıkanma ikterleri uzarsa karaciğer üzerinde toksik etkiler oluşur ve biliyer siroz meydana gelir. İntrahepatik tıkanmaların oluş mekanizması tartışmalıdır (doğumsal, kimyasal maddeler, anabolik steroidler). Ekstrahepatik tıkanmaların nedenleri arasında kanserler (safra kanalları kanseri ve pankreas başı kanseri), safra yollarının dışarıdan basıyla sıkışması, safra taşları ve parazitler ön plana çıkar. Bu tür ikterler ameliyatlarla açılabildiklerinden cerrahi ikter adını da alırlar.[1][2][3]
Karşılaştırma[değiştir | kaynağı değiştir]
| Hemolitik ikter | Obstrüktif ikter | Hepatosellüler ikter | |
| Patofizyoloji | Aşırı bilirubin oluşması | Safra yollarının tıkanması | Hepatosit işlev bozukluğu |
| Serum bilirubin düzeyi | Hafif yüksek | Çok yüksek | Çok yüksek |
| Artan bilirubin türü | Konjuge olmamış | Konjuge | Konjuge/Konjuge olmamış |
| İdrarda bilirubin | Negatif | Pozitif | Pozitif |
| Stercobilin düzeyi | Artmış | Azalmış | Değişken |
| Karaciğer testleri | Normal | Değişken | Anormal |
| Safra yolları bulgusu | Pigment taşı olabilir | Tıkalı | Normal |
Kaynakça[değiştir | kaynağı değiştir]
- ^ a b c d e f g h i j k l m n o Hawkey CJ, Bosch J, Richter JE, Garcia‐Tsao G, Chan FKL (editors). Textbook of Clinical Gastroenterology and Hepatology, Second Edition. Wiley-Blackwell Publishing, Oxford-Malden, 2012
- ^ a b c d e f g h i j k l m n o p q Kumar V, Abbas AK, Aster JC. Robbins and Cotran Pathologic Basis of Disease. 9th edt., Elsevier Saunders, Philadelphia, 2015
- ^ a b c d e f g h i j k l m n o p q Goljan EF. Rapid Review Pathology. 5th edt., Elsevier, Philadelphia, 2019
- ^ a b Stevenson DK, Maisels MJ, Watchko JF. Care of the Jaundiced Neonate. AccessPediatrics, McGraw-Hill Medical, New York-London-Sydney-Toronto,2012
- ^ a b Çakalır C, Çöloğlu AS, Yavuz MF, Öztek İ. Mantar zehirlenmeleri (35 olgu üzerinde araştırma), Adli Tıp Dergisi, 7: 3-12, 1991
Dış bağlantılar[değiştir | kaynağı değiştir]
- Çocuklarda karaciğer hastalıkları (İngilizce)
- National Niemann Pick Disease Foundation: jaundice at birth, enlarged spleen and/or enlarged liver25 Mart 2010 tarihinde Wayback Machine sitesinde arşivlendi. (İngilizce)
- Yenidoğan sarılığı6 Haziran 2012 tarihinde Wayback Machine sitesinde arşivlendi. (İngilizce)
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |
