Aşil tendonu kopması
Aşil tendonu kopması, ayak bileğinin arkasındaki Aşil tendonunun kırılmasıdır. Semptomlar topukta ani başlayan keskin ağrıyı içerir. Tendon kırıldığında ve yürüme zorlaştığında bir çatırtı sesi duyulabilir.[1] Rüptür tipik olarak baldır kası devreye girdiğinde ayağın ani bir şekilde yukarı doğru bükülmesi, doğrudan travma veya uzun süreli tendon iltihabının bir sonucu olarak meydana gelir. Diğer risk faktörleri arasında florokinolon kullanımı, egzersizde önemli bir değişiklik, romatoid artrit, gut veya kortikosteroid kullanımı yer alır. Tanı tipik olarak semptomlara ve muayeneye dayanır ve tıbbi görüntüleme ile desteklenir.[2]
Önleme, aktiviteden önce esnemeyi ve egzersiz yoğunluğunun kademeli olarak ilerlemesini içerebilir. Tedavi cerrahi onarım veya konservatif tedaviden oluşabilir. Ağırlık vermeye hızlı bir şekilde geri dönüş (4 hafta içinde) sorun yaratmaz ve sıklıkla tavsiye edilir. Cerrahi geleneksel olarak yırtılma riskinde küçük bir azalma sağlarken, diğer komplikasyon riski daha fazladır. Tekrarlama oranlarının ve tatmin edici sonuçların ameliyatla karşılaştırılabilir olduğuna dair destekleyici kanıtlar olduğundan, cerrahi olmayan tedavi bir alternatiftir.[3]
Belirti ve bulgular[değiştir | kaynağı değiştir]
Aşil tendonu kopmasının ana semptomu, topukta ani başlayan keskin ağrıdır. Ek olarak tendon kırıldığında bir çatırtı veya "çıt" sesi duyulabilir. Bazı insanlar ağrıyı alt bacağın arkasına bir darbe veya tekme olarak tanımlar. Hemen yürümede zorluk yaşanır. Yaralı bacağı itmek veya ayak parmaklarının üzerinde durmak zor olabilir. Topuk çevresinde şişlik mevcut olabilir.[4]
Asil tendonu kopması yılda yaklaşık 10.000 kişide 1 oranında görülür. Erkekler kadınlardan daha sık etkilenir. En sık 30'lu ila 50'li yaşlarındaki insanlar etkilenir.[2]
Nedenleri[değiştir | kaynağı değiştir]
Aşil tendonu çoğunlukla ayağın ani aşağı veya yukarı hareketi veya ayağın normal hareket açıklığının dışında yukarıya doğru zorla bükülmesi sonucu yaralanır. Aşil tendonunun yırtılmasının diğer yolları arasında ani doğrudan travma veya tendonun hasar görmesi veya yatak istirahati veya bacak yaralanması gibi uzun süreli hareketsizlik sonrasında Aşil tendonunun ani kullanımı yer alır. Yoğun spordan dolayı diğer bazı yaygın gözyaşları da meydana gelebilir. Bükme veya sarsılma hareketleri de yaralanmaya katkıda bulunabilir. Levofloksasin gibi bazı antibiyotikler tendon yaralanması veya yırtılma riskini artırabilir. Bu antibiyotikler Florokinolonlar olarak bilinmektedir. 2016 yılı itibarıyla kinolonların buna neden olduğu mekanizma belirsizdi.[5]
Anatomi[değiştir | kaynağı değiştir]

Aşil tendonu vücuttaki en güçlü ve en kalın tendondur. Baldır kaslarını ayağın topuk kemiğine bağlar. Baldır kaslarına gastrocnemius, soleus ve topuk kemiğine kalkaneus denir. Yaklaşık 15 santimetre (5,9 inç) uzunluğundadır ve baldırın orta kısmının yakınında başlar. Baldır kaslarının kasılması ayağı aşağı doğru büker. Bu yürüme, atlama ve koşma gibi aktivitelerde önemlidir. Aşil tendonu kan ihtiyacını kas ve tendon kavşağından alır. Sinir beslemesi sural sinirden ve daha az oranda da tibial sinirden sağlanır.[6]
Teşhis[değiştir | kaynağı değiştir]

Teşhis semptomlara ve olayın geçmişine dayanır. İnsanlar bunu tekmelenmek ya da ayak bileğinin arkasından vurulmak gibi tanımlıyor. Fizik muayene sırasında şişlik olmadığı sürece topuk üzerinde boşluk hissedilebilir. Doktorun veya sağlayıcının yapabileceği yaygın bir fiziksel muayene testi Simmonds testidir (diğer adıyla Thompson testi). Testi gerçekleştirmek için kişiyi yüzüstü, yüzü aşağı bakacak ve ayakları muayene masasından sarkacak şekilde yatırın. Etkilenen taraftaki baldır kaslarının sıkıştırılması ayağın hareket etmemesine (pasif plantarfleksiyon olmaması) neden oluyorsa test pozitiftir. Sağlam Aşil tendonu ile test negatiftir ve baldır kasının sıkılması ayağın aşağı doğru bükülmesine neden olur. Kişi yaralı bacağını kullanarak yerden kalkamayacağı için yürüme genellikle bozulur. Kişi aynı zamanda o bacağın parmak uçları üzerinde ayağa kalkamayacak ve ayağın aşağıya doğru bakması (plantarfleksiyon) bozulacaktır. Ağrı şiddetli olabilir ve ayak bileği çevresinde şişlik yaygındır.[7]
Yırtık tanısı yalnızca öykü ve fizik muayene ile konulsa da bazen tanıyı netleştirmek veya doğrulamak için ultrason taraması gerekebilir. Tanı konulduktan sonra ultrason görüntüleme, tendonun zaman içindeki iyileşme sürecini izlemenin etkili bir yoludur. MR yerine ultrason önerilir ve MR genellikle gerekli değildir. Hem MR hem de ultrason etkili araçlardır ve güçlü yanları ve sınırlamaları vardır. Ancak Aşil tendonu yırtığı söz konusu olduğunda kolaylık, hızlı ulaşılabilirlik ve maliyet nedeniyle genellikle ilk önce ultrason önerilir.[8]
Görüntüleme[değiştir | kaynağı değiştir]
Tendon kalınlığını, karakterini ve yırtığın varlığını belirlemek için ultrasonografiden yararlanılabilir. Vücuda zararsız yüksek frekanslı ses dalgaları göndererek çalışır. Bu ses dalgalarının bir kısmı sıvı ile yumuşak doku veya kemik arasındaki boşluklardan geri yansır. Yansıyan bu görüntüler analiz edilir ve bir görüntüye dönüştürülür. Bu görüntüler gerçek zamanlı olarak yakalanır ve tendonun hareketinin tespit edilmesine ve yaralanmaların veya yırtıkların görselleştirilmesine yardımcı olur. Bu cihaz, yaralanmaları tespit etmeyi ve zaman içinde iyileşmeyi gözlemlemeyi mümkün kılar. Ultrason ucuzdur ve zararlı radyasyon içermez. Operatöre bağımlıdır ve dolayısıyla etkili bir şekilde kullanılması belli düzeyde beceri ve pratik gerektirir.[8]
MR, eksik yırtılmaları, aşil tendonunun dejenerasyonundan ayırt etmek için kullanılabilir. MR aynı zamanda paratenonit, tendinoz ve bursit arasında da ayrım yapabilir. Bu teknik, vücutta dolaşan milyonlarca protonu hizalamak için güçlü, düzgün bir manyetik alan kullanır. Bu protonlar daha sonra bazılarının hizasını bozan radyo dalgalarıyla bombalanır. Bu protonlar geri döndüğünde, alanın keskin bir kesit görüntüsünü oluşturmak için bir bilgisayar tarafından 3 boyutlu olarak analiz edilen kendi benzersiz radyo dalgalarını yayarlar. MRI, teknisyenlerin gözyaşlarını veya diğer yaralanmaları tespit etmesini kolaylaştıran mükemmel yumuşak doku görüntüleme sağlar.[9]
Radyografi ayrıca aşil tendonu yırtıklarını dolaylı olarak belirlemek için de kullanılabilir. Radyografi, yaralanma noktasını analiz etmek için X ışınlarını kullanır. Bu yumuşak doku yaralanmalarını tespit etmede çok etkili değildir. X-ışınları, yüksek enerjili elektronların bir metal kaynağa çarpmasıyla oluşur. X-ışını görüntüleri, kemik veya dokunun farklı yoğunluklarından yararlanılarak elde edilir. Bu ışınlar dokudan geçerken filme alınır. X ışınları genellikle kemik gibi yoğun nesneler için en iyi sonucu verirken, yumuşak doku zayıf şekilde gösterilir. Aşil tendonu yaralanmasını değerlendirmek için radyografi en iyi yöntem değildir. İyileşen kemik kırıkları gibi diğer yaralanmaları dışlamak için daha faydalıdır.[10]
Ayırıcı tanı[değiştir | kaynağı değiştir]
Aşil tendonu yırtığı tanısı koyarken dikkate alınması gereken bazı durumlar Aşil tendiniti, ayak bileği burkulması ve kalkaneusun avulsiyason kırığıdır.
Tedavi[değiştir | kaynağı değiştir]
Tedavi seçenekleri arasında ameliyat ve ameliyatsız rehabilitasyon yer almaktadır. Cerrahi, yeniden yırtılma riskinin daha düşük olduğunu göstermiştir. Ancak kısa vadeli sorun yaşama oranı daha yüksektir. Ameliyat komplikasyonları arasında bacakta pıhtı, sinir hasarı, enfeksiyon ve akciğerlerde pıhtı yer alır. Ameliyatsız tedavi sonrasında en sık karşılaşılan sorun bacakta oluşan pıhtılardır. Ameliyat sonrası asıl sorun enfeksiyondur. Bazı rehabilitasyon teknikleri ameliyatla benzer yeniden yırtılma oranları göstermiştir. Erken hareket açıklığı rehabilitasyonunun mümkün olmadığı merkezlerde, yeniden yırtılma oranlarını azaltmak için cerrahi tercih edilmektedir.
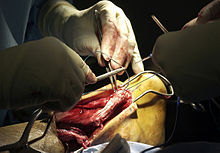
Ameliyat[değiştir | kaynağı değiştir]
En az dört farklı ameliyat türü vardır; açık cerrahi, perkütan cerrahi, ultrason eşliğinde cerrahi ve WALANT cerrahisi.[11]
Açık ameliyatta bacağın arka kısmından bir kesi açılır ve aşil tendonu birbirine dikilir. Tam kopmalarda başka bir kasın tendonu kullanılarak aşil tendonunun etrafına sarılır. Yaygın olarak plantaris tendonu kullanılır ve bu sarma, onarılan tendonun gücünü arttırır. İhmal edilmiş bir yaralanma gibi dokuların kalitesi zayıfsa, takviye ağı bir seçenektir. Bu ağlar kolajen, Artelon veya diğer bozunabilir malzemelerden yapılabilir. Hem zayıf doku hem de aşil tendonunun ciddi kaybı durumunda fleksör hallucis longus tendonu kullanılabilir. Ayak başparmağının fleksör hallucis longus tendonu, tek aşamalı onarım olarak tanımlanan bir işlemle serbest doku (deri flebi) ile birlikte nakledilir.[12]
Perkütan cerrahide tek büyük kesi yerine birkaç küçük kesi yapılır. Tendon kesiler yoluyla tekrar birbirine dikilir. Şişliğin inmesi için genellikle yırtılmadan sonra ameliyat yaklaşık bir hafta ertelenir. Hareketsiz hastalar ve damar hastalığı olan ya da iyileşmenin yavaşlaması riski olan kişiler için perkütanöz cerrahi onarım daha iyi bir cerrahi seçenek olabilir. Minimal invaziv ve perkütan cerrahi tekniklerle cerrahi bakım gelişmektedir. Bu gelişmeler, açık cerrahide görülen yara komplikasyonları ve enfeksiyon riskini azaltmayı umuyor. Bu teknikler geleneksel açık cerrahiden daha zorludur, cerrahlar için öğrenme eğrisi vardır ve henüz yaygın olarak kullanılmamaktadır.[13]
Rehabilitasyon[değiştir | kaynağı değiştir]
Ameliyatsız tedavi eskiden uzun ve meşakkatli bir süreçti. Bir dizi alçıyı içeriyordu ve tamamlanması cerrahi tedaviden daha uzun sürdü. Son zamanlarda hem cerrahi hem de cerrahi olmayan rehabilitasyon protokolleri daha hızlı ve daha başarılı hale gelmiştir. Eskiden ameliyat olan hastalar yaklaşık 4 ila 8 hafta boyunca alçı takarlardı. Ameliyattan sonra, alçıdan çıktıktan sonra ayak bileğini nazikçe hareket ettirmelerine izin verildi. Son çalışmalar bunun en iyi yöntem olmadığını göstermiştir. Ameliyattan hemen sonra ayak bileğini nazikçe hareket ettirmesine ve germesine izin verilen hastaların iyileşmesi daha hızlı ve başarılı olur. Bu egzersizlerde güvenliklerini sağlamak için çıkarılabilir botlar giyecekler. Cerrahi ve cerrahi olmayan hastalar için, genellikle ağırlık taşımayan (NWB) aktiviteyi iki haftayla sınırlandıracaklar. Bu, alçı yerine sabit veya menteşeli modern çıkarılabilir botlar kullanılarak yapılır. Fizyoterapiye, cerrahi ya da cerrahi olmayan tedaviden bağımsız olarak sıklıkla iki hafta kadar erken bir sürede başlanır. Buna ağırlık verme ve hareket açıklığı egzersizleri de dahildir. Bunu, kas ve tendonun ilerleyici güçlenmesi ve genel kondisyonlanması takip eder.[14]
Aşil yırtılması rehabilitasyonunda dikkate alınması gereken üç şey vardır. Bunlar hareket açıklığı, fonksiyonel güç ve bazen ortotik destektir. Hareket aralığı önemlidir çünkü onarılan tendonun sıkılığı dikkate alınır. Rehabilitasyona başlarken kişi hafif esneme hareketleri yapmalıdır. Zamanla amaç bu esnemenin yoğunluğunu arttırmak olmalıdır. Tendonun gerilmesi önemlidir çünkü bağ dokusu onarımını uyarır. Bu, "koşucunun esnemesini" gerçekleştirirken yapılabilir. Koşucunun esnemesi, topuk yerdeyken ayak parmaklarını duvardan birkaç santim yukarıya koymayı içerir. Fonksiyonel güç kazanmak için esneme yapmak da önemlidir çünkü tendondaki iyileşmeyi artırır. Bu da aktivitelere daha hızlı dönüşe yol açacaktır. Bu esnemelerin yoğunluğu zamanla artmaya devam etmelidir. Zamanla amaç, yaralı ayak bileğindeki kollajen liflerini yeniden yönlendirmek ve güçlendirmek için bir miktar ağırlık vermeyi dahil etmektir. Rehabilitasyonun bu aşamasında kullanılan popüler bir esneme, yükseltilmiş bir yüzeyde ayak parmağını kaldırmaktır. Hastanın ayak parmaklarının üzerinde yukarı doğru itmesi ve kendini mümkün olduğu kadar aşağıya indirmesi ve bunu birkaç kez tekrarlaması gerekir. Rehabilitasyon sürecinin diğer kısmı ortotik destektir.[15]
Özetle, yırtılmış bir aşil tendonunun rehabilite edilmesinin adımları, hareket açıklığı tipi esneme ile başlar. Çalışmalar, hareket ne kadar erken başlatılırsa o kadar iyi olduğunu göstermiştir. Bu, ayak bileğinin tekrar hareket etmeye alışmasını ve ağırlık taşıyan aktivitelere hazırlanmasını sağlayacaktır. Bunu fonksiyonel güç takip ediyor. Tendonu güçlendirmek için ağırlık taşımanın başlaması gereken yer burasıdır. Yoğunluk zamanla kademeli olarak artmalıdır. Nihai amaç, kişinin normal ve atletik aktivitelerine devam etmesini sağlamaktır.
Ayrıca bakınız[değiştir | kaynağı değiştir]
Kaynakça[değiştir | kaynağı değiştir]
- ^ Ferri's Clinical Advisor 2016 E-Book: 5 Books in 1 (İngilizce). Elsevier Health Sciences. 2015. s. 19. ISBN 9780323378222. 25 Kasım 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Aralık 2023.
- ^ a b Ferri FF (2015). Ferri's Clinical Advisor 2016 E-Book: 5 Books in 1 (İngilizce). Elsevier Health Sciences. s. 19. ISBN 9780323378222. 25 Kasım 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Aralık 2023.
- ^ Ochen Y, Beks RB, van Heijl M, Hietbrink F, Leenen LP, van der Velde D, Heng M, van der Meijden O, Groenwold RH, Houwert RM (January 2019). "Operative treatment versus nonoperative treatment of Achilles tendon ruptures: systematic review and meta-analysis". BMJ. 364: k5120. doi:10.1136/bmj.k5120. PMC 6322065 $2. PMID 30617123.
- ^ Shamrock AG, Varacallo M (January 2018). "Achilles Tendon, Rupture". StatPearls. PMID 28613594.
- ^ Bidell MR, Lodise TP (June 2016). "Fluoroquinolone-Associated Tendinopathy: Does Levofloxacin Pose the Greatest Risk?". Pharmacotherapy. 36 (6): 679-693. doi:10.1002/phar.1761. PMID 27138564.
- ^ Doral MN, Alam M, Bozkurt M, Turhan E, Atay OA, Dönmez G, Maffulli N (May 2010). "Functional anatomy of the Achilles tendon". Knee Surgery, Sports Traumatology, Arthroscopy. 18 (5): 638-643. doi:10.1007/s00167-010-1083-7. PMID 20182867.
- ^ Cuttica DJ, Hyer CF, Berlet GC (January 2015). "Intraoperative value of the thompson test". The Journal of Foot and Ankle Surgery. 54 (1): 99-101. doi:10.1053/j.jfas.2014.09.014. PMID 25441265.
- ^ a b Aminlari A, Stone J, McKee R, Subramony R, Nadolski A, Tolia V, Hayden SR (November 2021). "Diagnosing Achilles Tendon Rupture with Ultrasound in Patients Treated Surgically: A Systematic Review and Meta-Analysis". The Journal of Emergency Medicine. 61 (5): 558-567. doi:10.1016/j.jemermed.2021.09.008. PMID 34801318.
- ^ "Magnetic Resonance Imaging: Principles and Techniques: Lessons for Clinicians". Journal of Clinical and Experimental Hepatology. 5 (3): 246-255. September 2015. doi:10.1016/j.jceh.2015.08.001. PMC 4632105 $2. PMID 26628842.
- ^ eMedicine'de Achilles Tendon Injuries~differential
- ^ "My Achilles tendon rupture | Fisiodue Fisioterapia Palma de Mallorca". Fisiodue (İspanyolca). 15 Temmuz 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 9 Mayıs 2022.
- ^ Nazerali RS, Hakimi M, Giza E, Sahar DE. Single-stage reconstruction of achilles tendon rupture with flexor hallucis longus tendon transfer and simultaneous free radial fasciocutaneous forearm flap. Ann Plast Surg. 2013 Apr;70(4):416-8. doi: 10.1097/SAP.0b013e3182853d6c. PMID 23486135.
- ^ Christensen KD (20 Temmuz 2003). "Rehab of the Achilles Tendon". 29 Kasım 2009 tarihinde kaynağından arşivlendi. Erişim tarihi: 6 Mayıs 2010.
- ^ Zellers JA, Christensen M, Kjær IL, Rathleff MS, Silbernagel KG (November 2019). "Defining Components of Early Functional Rehabilitation for Acute Achilles Tendon Rupture: A Systematic Review". Orthopaedic Journal of Sports Medicine. 7 (11): 2325967119884071. doi:10.1177/2325967119884071. PMC 6878623 $2. PMID 31803789.
- ^ Scott, Lisa A.; Munteanu, Shannon E.; Menz, Hylton B. (January 2015). "Effectiveness of Orthotic Devices in the Treatment of Achilles Tendinopathy: A Systematic Review". Sports Medicine (İngilizce). 45 (1): 95-110. doi:10.1007/s40279-014-0237-z. ISSN 0112-1642. PMID 25108348.
