Herpesvirus stomatitleri
Herpes simplex infeksiyonları[değiştir | kaynağı değiştir]
Stomatitlere neden olan çeşitli virüsler arasında Herpesvirus ailesi önemli bir yer tutar. HHV1 ya da Herpes simplex 1 (HSV1) olarak bilinen etken, çoğu Herpesvirus'ler gibi yakın temasla (öpüşme, cinsel ilişki, vb) bulaşır. Enfekte olan hastaların büyük bölümünde (~%90) herhangi bir klinik bulguya rastlanmaz; ancak bazılarında ağızda ve ağız çevresi dokularda veziküllü ve ülserli lezyonlar oluşur (primer herpetik gingivostomatit). Hastalığın gerilemesi ve iyileşmesinden sonra trigeminal gangliyona yerleşerek gizlenen virüs, çeşitli streslerin (aşırı ısı değişiklikleri, güneş ışınları, ateşli hastalıklar, menstrüasyon, immunosupresyon, vb) etkisiyle aktif hale gelir; özellikle dudak kırmızısı-deri sınırında (vermilion) veziküllü lezyonlar oluşturur (sekonder herpes simplex infeksiyonu). HHV1 ile enfekte oldukları halde primer herpetik gingivostomatit tablosu görülmeyen insanlarda, sekonder herpes simplex infeksiyonu ortaya çıkabilir.[1][2][3][4]

HHV2, daha çok genital organları etkileyen infeksiyonlara neden olur (genital herpes). Oral seks yoluyla ağız mukozasına ulaşan HHV2'nin neden olduğu tablonun klinik özellikleri HHV1 enfeksiyonundan ayırdedilemez. Genital herpes infeksiyonu olan gebeliklerde, bebeğin korunması için doğumun Caesarean ile gerçekleştirilmesi önerilir.[1][2][3][4]
HHV1 ve HHV2 lezyonlarında PAP smear yöntemi mikroskopik tanıda yardımcı olabilir; veziküllerden alınan sıvının yayma preparatlarında (Tzanck preparatı), yangı hücreleri ve intranükleer eozinofilik inklüzyon cisimcikleri (Cowdry A) içeren dev hücreleri Herpesvirus lezyonları için tipiktir. Doku kesitlerinin mikroskopik incelemesinde, bazal hücrelerde vakuollü dejenerasyon ve intraepitelyal veziküller saptanır. Cowdry A tipi inklüzyon cisimcikleri içeren dev hücreleri görülür.[4][5][6]
Primer herpetik gingivostomatit[değiştir | kaynağı değiştir]
HHV1'in organizmaya ilk girişinden 1-2 hafta sonra beliren, genellikle 1-3 yaşlarındaki çocuklarda görülen veziküllü bir infeksiyon hastalığıdır. Lezyonların çoğu ağız mukozası ve dudaklarda saptanır, tabloya deri lezyonları da eklenebilir. Ağız mukozası lezyonlarının büyük bölümü sert damak ve dişeti yerleşimi gösterir. Veziküllerin belirmesi ile birlikte ateş, baş ve eklem ağrıları ile lenfadenomegali saptanır. Eritemli bir zemin üzerindeki veziküller kısa sürede 1–3 mm çapındaki erozyonlara dönüşürler (bu nedenle bazı hastalarda intraoral vezikül görülemez). Klinik bulgular 10 gün gibi bir süre içinde geriler, erozyonlar iz bırakmadan iyileşir.[4][5][6]
Ayırıcı tanı: 3 stomatit türü ön plana çıkar;
Nekrotizan ülseratif gingivitis'te dişler arasındaki dişeti papili (interdental papilla) nekrotiktir, oysa "primer herpetik gingivostomatit"lerde interdental papilla etkilenmez. Aftöz stomatit olgularında ateş yoktur ve daha önce geçirilmiş aft atakları saptanırken, Primer herpetik gingivostomatitler'de ateş vardır ve hastanın öyküsünde başkaca bir ataktan söz edilmez. Erythema multiforme'deki ülserler daha geniş yüzeylidir, dişetleri etkilenmez, vezikül oluşumu görece seyrektir.[4][5][6]
Ayrıntılı ayırıcı tanı çalışmalarında, monoklonal antikorlardan yararlanılan immunhistokimya teknikleri ve DNA-in situ hibridizasyon tekniği uygulanır.[4][5][6]
Sekonder (yineleyen) HHV1 infeksiyonu (herpes simplex; herpes labialis)[değiştir | kaynağı değiştir]
Hastaya daha önce bulaşmış ve trigeminal gangliyona yerleşerek latent durumdaki HHV1'in aktivasyonu sonrasında ortaya çıkar. Ansızın beliren ısı değişiklikleri, güneş ışınları, ateşli hastalıklar, menstrüasyon, immunosupresyon, fiziksel travma gibi bağışıklık sistemini olumsuz etkileyen nedenlerle aktive olan virüs, özellikle dudaklarda vermilion çizgisine gelir, bu bölgedeki epitel hücrelerine girerek veziküllü lezyonlar oluşturur. Veziküllerin bir bölümü açılır ve üzerlerinde yara kabuğu (crusta inflammatoria) oluşur. 1-2 hafta içinde iz bırakmadan iyileşir. Atakların yineleme sıklığı her hastada farklıdır.[4][5][6]
İmmunosupresyon bulgularının saptandığı hastalarda, sert damak erozyonlarının eşlik ettiği stomatitlere rastlanır. Bu hastalardaki erozyonlar güç iyileşir, sekonder enfeksiyonlar eklenebilir, lezyonlar özofagusa dek ilerleyebilir. Transplantasyon sonrası ortaya çıkan herpes virüs infeksiyonlarında ekzofitik tümörlere benzeyen dil lezyonları görülebilir.[4][5][6][7][8]
Suçiçeği (varicella) stomatiti[değiştir | kaynağı değiştir]
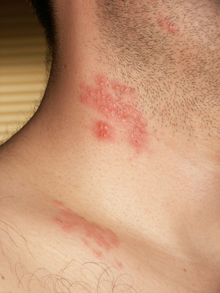
HHV3 kökenli infeksiyon hastalığıdır. Vezikül olarak başlayan kaşıntılı lezyonlar daha sonra irinle dolar (püstüle dönüşür); veziküler ve püstüler lezyonlar birlikte görülür. Mukoza lezyonlarına rastlanabilir. Klinikte lökopeni saptanması ve veziküllerde Herpesvirüs inklüzyonlarının görülmesi önemli bulgulardır. 2-3 hafta içinde iz bırakmadan iyileşir. Latent duruma geçen HHV3, özellikle sensitif sinirlerde ve gangliyonlarda saklanır. Bağışıklık sistemindeki aksamalar (kanser, immunosupresyon) ve m.spinalis operasyonlarına bağlı travmalarla aktifleşen virüs, zona (herpes zoster) hastalığına neden olur.[4][5][6]
Suçiçeği olan çocuklardaki ağız mukozası lezyonları genellikle çok sayıda erozyonlardan oluşur. Deri lezyonlarının kaşıntılı oluşu ve saçlı deri lezyonlarının varlığı, ayırıcı tanıda önemli bulgulardır.[4][5][6]
Kaynakça[değiştir | kaynağı değiştir]
- ^ a b Whitley RJ. Herpesviruses. In “Medical Microbiology, (Editor: S. Baron S), 4th edition. University of Texas Medical Branch at Galveston, Texas, 1996
- ^ a b Adams MJ, Carstens EB. Ratification vote on taxonomic proposals to the International Committee on Taxonomy of Viruses. Archives of Virology, 157(7): 1411–1422, 2012
- ^ a b Murray PR, Rosenthal KS, Pfaller MA. Medical Microbiology, 5th edition, Elsevier-Mosby, St Louis, 2005
- ^ a b c d e f g h i j Çöloğlu AS. Oral Patoloji (Ağız Patolojisi). Yeditepe Üniversitesi Yayınları, Mor Ajans, İstanbul, 2007
- ^ a b c d e f g h Neville BW, Damm DD, Allen CM, Chi AC. Oral and Maxillofacial Pathology, 4th edition. Elsevier, St.Louis, 2016
- ^ a b c d e f g h Regezi JA, Sciubba J, Jordan RCK. Oral Pathology: Clinical Pathologic Correlations, 7th edition. Elsevier, St.Louis, 2016
- ^ Flaitz CM, Nichols CM, Hicks MJ. Herpesviridae-associated persistent mucocutaneous ulcers in acquired immunodeficiency syndrome. A clinicopathologic study. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontology, 81:433-441, 1996
- ^ Nicolatou-Galitis O, Dardoufas K, Markoulatos P, et al. Oral pseudomembraneous candidiasis, herpes simplex virus-1 infection, and oral mucositis in head and neck cancer patients receiving radiotheraphy and granulocyte-macrophage colony-stimulating facto (GM-CSF) mouthwash. Journal of Oral Pathology & Medicine, 30:471-480, 2001
