Çocuk felci aşısı
 | |
| Aşı açıklaması | |
|---|---|
| Hedef | Çocuk felci |
| Aşı türü | IPV: inaktif OPV: zayıflatılmış |
| Klinik verisi | |
| Ticari adlar | Ipol, Poliovax, vs. |
| AHFS/Drugs.com | Monografi |
| MedlinePlus | a601177 |
| Lisans veri | |
| Gebelik kategorisi |
|
| Uygulama yolu | IPV: parenteral OPV: oral |
| ATC kodu | |
| Hukuki durum | |
| Hukuki durum |
|
| Tanımlayıcılar | |
| CAS Numarası | |
| DrugBank | |
| ChemSpider |
|
Çocuk felci aşıları, poliomyeliti (çocuk felci) önlemek için kullanılan aşılardır.[2][3] İki türü kullanılmaktadır: enjeksiyon yoluyla verilen inaktive edilmiş bir poliovirüs (IPV) ve ağız yoluyla verilen zayıflatılmış bir poliovirüs (OPV).[2] Dünya Sağlık Örgütü (DSÖ) tüm çocukların çocuk felcine karşı tam olarak aşılanmasını önermektedir.[2] Bu iki aşı, çocuk felcini dünyanın büyük bir bölümünden ortadan kaldırmış[4][5] ve her yıl bildirilen vaka sayısını 1988'de tahmini 350.000'den 2018'de 33'e düşürmüştür.[6][7]
İnaktive çocuk felci aşıları çok güvenlidir.[2] Enjeksiyon yerinde hafif kızarıklık veya ağrı oluşabilir.[2] Oral polio aşıları, verilen bir milyon doz başına yaklaşık üç aşıya bağlı paralitik poliomyelit vakasına neden olur.[2] Bu, çocuk felci enfeksiyonu sonrasında felç olan milyonda 5.000 vaka ile karşılaştırılır.[8] Her iki aşı türünün de hamilelik sırasında ve HIV/AIDS hastası olan ancak diğer açılardan iyi durumda olan kişilere uygulanması genellikle güvenlidir.[2] Ancak, aşı virüsünün poliomyelite neden olan bir formu olan dolaşımdaki aşı kaynaklı poliovirüsün (cVDPV) ortaya çıkması, aşıyı daha güvenli hale getirmeyi ve böylece cVDPV2 salgınlarını durdurmayı amaçlayan yeni oral polio aşısı tip 2'nin (nOPV2) geliştirilmesine yol açmıştır.[9]
Çocuk felci aşısının ilk başarılı gösterimi 1950 yılında Hilary Koprowski tarafından insanların içtiği canlı zayıflatılmış bir virüsle yapılmıştır.[10] Aşı Amerika Birleşik Devletleri'nde kullanım için onaylanmadı, ancak başka yerlerde başarıyla kullanıldı.[10] Jonas Salk tarafından geliştirilen inaktive (öldürülmüş) çocuk felci aşısının başarısı 1955 yılında duyuruldu.[2][11] Bir başka zayıflatılmış canlı oral çocuk felci aşısı Albert Sabin tarafından geliştirilmiş ve 1961 yılında ticari kullanıma girmiştir.[2][12]
Çocuk felci aşısı Dünya Sağlık Örgütünün Temel İlaçlar Listesi'nde yer almaktadır.[13][14]
Tıbbi kullanım[değiştir | kaynağı değiştir]

Normal bağışıklık fonksiyonuna sahip bireylerde poliovirüs için uzun süreli taşıyıcılık durumu bulunmadığından, polio virüslerinin doğada primat dışı rezervuarı olmadığından ve virüsün çevrede uzun süre hayatta kalması uzak bir ihtimal olarak göründüğünden, aşılama yoluyla virüsün kişiden kişiye bulaşmasının durdurulması küresel çocuk felci eradikasyonunda önemlidir.[15][16] İki tür aşı vardır: inaktive polio aşısı (IPV) ve oral polio aşısı (OPV).
İnaktif aşı[değiştir | kaynağı değiştir]
IPV (enjeksiyon) kullanıldığında, iki doz inaktive polio aşısından (IPV) sonra bireylerin %90'ı veya daha fazlası polio virüsünün her üç serotipine karşı koruyucu antikorlar geliştirir ve üç dozdan sonra en az %99'u polio virüsüne karşı bağışıklık kazanır. IPV'nin neden olduğu bağışıklığın süresi kesin olarak bilinmemekle birlikte, tam bir serinin uzun yıllar boyunca koruma sağladığı düşünülmektedir.[17] IPV, 1990'larda birçok gelişmiş ülkede oral aşının yerini almıştır, bunun başlıca nedeni oral aşıdaki (küçük) aşı kaynaklı çocuk felci riskidir.[18][19]
Zayıflatılmış[değiştir | kaynağı değiştir]
Oral polio aşılarının uygulanması, steril şırınga ihtiyacını ortadan kaldırdığı ve bu nedenle kitlesel aşılama kampanyaları için daha uygun olduğu için IPV'den daha kolaydı. OPV ayrıca hem humoral bağışıklık hem de hücre aracılı bağışıklık sağladığı için Salk aşısından daha uzun süreli bağışıklık sağlamıştır.[20]
Bir doz OPV, alıcıların yaklaşık %50'sinde her üç poliovirüs serotipine karşı bağışıklık oluşturur.[21] Üç doz canlı zayıflatılmış OPV, alıcıların %95'inden fazlasında her üç poliovirüs tipine karşı koruyucu antikorlar üretir. OPV, vahşi poliovirüsün birincil giriş yeri olan bağırsakta mükemmel bağışıklık üretir ve bu da virüsün endemik olduğu bölgelerde vahşi virüsle enfeksiyonu önlemeye yardımcı olur.[22] Aşıda kullanılan canlı virüs dışkıda nadiren dökülebilir ve bir topluluk içindeki diğer kişilere nadiren yayılabilir. Canlı virüsün ayrıca, bazı sıcak veya uzak bölgelerde sorun olan taşıma ve depolama için katı gereksinimleri vardır. Diğer canlı virüs aşılarında olduğu gibi, OPV ile başlatılan bağışıklık muhtemelen ömür boyu sürmektedir.[17]
Üç değerlikli (vahşi tip 1, 2 ve 3'e karşı) OPV, dünya çapında çocuk felci enfeksiyonunu neredeyse ortadan kaldırmak için kullanılmıştır.[23] Küresel Polio Eradikasyon Girişimi öncülüğünde 155 ülke 17 Nisan ve 1 Mayıs 2016 tarihleri arasında bivalan (vahşi tip 1 ve 3'e karşı) OPV kullanımına geçmiştir.[24] Bivalan OPV, tip 1 ve 3'e karşı daha etkilidir ancak tip 2'yi kapsamamaktadır.[25] Amerika Birleşik Devletleri 2017 itibarıyla üç değerlikli versiyonun kullanılmasını tavsiye etmeye devam etmektedir, ancak tamamen inaktive edilmiş bir versiyonu.[23] İki değerlikli aşıya geçiş ve buna bağlı olarak tip 2 suşlarına karşı eksik bağışıklık, diğer faktörlerin yanı sıra, 2016'da 2 vakadan 2020'de 1037 vakaya yükselen dolaşımdaki aşı kaynaklı poliovirüs tip 2 (cVDPV2) salgınlarına yol açmıştır.[26] Buna yanıt olarak, tip 2 suşlarına karşı bulaşıcı çocuk felcine geri dönme riski daha az olan daha güvenli bir aşılama şekli sağlamak amacıyla yeni bir oral polio aşısı tip 2 (nOPV2) geliştirilmiştir.[9]
Takvim[değiştir | kaynağı değiştir]

Endemik çocuk felci olan veya ithal vaka riskinin yüksek olduğu ülkelerde, DSÖ doğumda OPV aşısını takiben üç OPV dozundan oluşan bir primer seri ve OPV dozları arasında en az 4 hafta olacak şekilde 6 haftalıktan itibaren en az bir IPV dozu önermektedir. Bağışıklama kapsamı >%90 olan ve düşük ithalat riski olan ülkelerde DSÖ, 2 aylıktan başlayarak bir veya iki IPV dozu ve ardından maruz kalma riskine bağlı olarak dozlar 4-8 hafta arayla olacak şekilde en az iki OPV dozu önermektedir. En yüksek kapsama düzeyine ve en düşük ithalat ve bulaşma riskine sahip ülkelerde, DSÖ, ilk doz 2 aylıktan önce uygulanmışsa altı aylık veya daha uzun bir aradan sonra bir takviye dozu ile birlikte üç IPV enjeksiyonundan oluşan birincil seri önermektedir.[2]
Yan etkiler[değiştir | kaynağı değiştir]
İnaktive çocuk felci aşıları son derece güvenlidir. Enjeksiyon yerinde hafif kızarıklık veya ağrı oluşabilir. Oral polio aşısı milyon dozda yaklaşık üç vakada aşıya bağlı paralitik poliomyelite neden olur. Hamilelik sırasında ve HIV/AIDS hastası olan ancak diğer açılardan iyi durumda olan kişilere uygulanması genellikle güvenlidir.[2]
Aşıya karşı alerjik reaksiyon[değiştir | kaynağı değiştir]
İnaktif çocuk felci aşısı, eser miktarda antibiyotik, streptomisin, polimiksin B ve neomisin içerdiğinden birkaç kişide alerjik reaksiyona neden olabilir. Bu ilaçlara karşı alerjik reaksiyonu olan hiç kimseye verilmemelidir. Aşı enjekte edildikten sonra genellikle dakikalar veya birkaç saat içinde ortaya çıkan alerjik reaksiyon belirtileri ve semptomları arasında solunum güçlüğü, halsizlik, ses kısıklığı veya hırıltılı solunum, kalp atış hızında dalgalanmalar, deri döküntüsü ve baş dönmesi yer alır.[28]
Aşı kaynaklı çocuk felci[değiştir | kaynağı değiştir]

OPV'nin potansiyel, olumsuz bir etkisi, nörolojik enfeksiyon ve felce neden olan bir forma rekombine olma yeteneğidir.[29] Patojenin virülan bir forma bu genetik dönüşümü önemli bir zaman alır (en az 12 ay) ve başlangıçta aşılanan kişiyi etkilemez. Aşıdan türetilen zayıflatılmış virüs normalde aşılanmış kişilerden sınırlı bir süre için atılır. Bu nedenle, sağlık koşullarının kötü olduğu ve aşılama kapsamının düşük olduğu bölgelerde, aşıdan türetilen virüsün kendiliğinden virülan bir forma dönüşmesi ve çevreye yayılması, aşılanmamış kişilerin enfekte olmasına yol açabilir.[30] Aşı kaynaklı poliovirüsün (VDPV) neden olduğu felç dahil klinik hastalıklar, vahşi poliovirüslerin neden olduğu hastalıklardan ayırt edilemez.[31] Dolaşımdaki aşı kaynaklı poliovirüsün (cVDPV) neden olduğu aşı ilişkili paralitik poliomyelit (VAPP) salgınları bildirilmiştir[32] ve muhtemelen OPV'nin ilgili salgın türüne karşı koruyucu olması nedeniyle OPV'nin düşük kapsama alanlarında meydana gelme eğilimindedir.[33][34] Vahşi polio vakalarının rekor düzeyde düşük seyrettiği 2017 yılı, vahşi poliovirüsten daha fazla cVDPV vakasının kaydedildiği ilk yıl olmuştur ve bu eğilimin devam etmesi beklenmektedir.[35]
Bununla mücadele etmek için DSÖ 2016 yılında üç değerlikli çocuk felci aşısından iki değerlikli çocuk felci aşısına geçmeye karar vermiştir.[36] Bu aşı artık tip 2 çocuk felci virüsü içermemektedir çünkü bu virüs 1999 yılında ortadan kaldırılmıştır.[37]
Kontaminasyon endişeleri[değiştir | kaynağı değiştir]
1960 yılında, poliovirüs aşılarını hazırlamak için kullanılan rhesus maymunu böbrek hücrelerinin, yine 1960 yılında keşfedilen ve maymunları enfekte eden doğal olarak oluşan bir virüs olan simian virüs-40 (SV40) ile enfekte olduğu belirlendi.[38] 1961 yılında SV40'ın kemirgenlerde tümörlere neden olduğu bulunmuştur.[39] Daha yakın zamanlarda, virüs insanlarda beyin ve kemik tümörleri, plevral ve peritoneal mezotelyoma ve bazı Hodgkin dışı lenfoma türleri gibi belirli kanser türlerinde bulunmuştur.[40][41] Ancak SV40'ın bu kanserlere neden olduğu tespit edilmemiştir.[42]
SV40'ın 1955 ve 1963 yılları arasında kullanılan IPV'nin enjekte edilen formunun stoklarında mevcut olduğu bulunmuştur.[38] OPV formunda ise bulunmamıştır.[38] Aşının bir kısmının SV40 ile kontamine olduğu 1955 ve 1963 yılları arasında 98 milyondan fazla Amerikalı bir veya daha fazla doz çocuk felci aşısı almıştır; tahminen 10-30 milyon Amerikalı SV40 ile kontamine olmuş bir doz aşı almış olabilir.[38] Daha sonra yapılan analizler, 1980 yılına kadar eski Sovyet bloğu ülkeleri tarafından üretilen ve SSCB, Çin, Japonya ve bazı Afrika ülkelerinde kullanılan aşıların kontamine olmuş olabileceğini, yani yüz milyonlarca kişinin daha SV40'a maruz kalmış olabileceğini göstermiştir.[43]
1998 yılında Ulusal Kanser Enstitüsü, enstitünün SEER veri tabanından alınan kanser vakası bilgilerini kullanarak büyük bir çalışma yürütmüştür. Çalışmanın yayınlanan bulguları, SV40 içeren aşı almış olabilecek kişilerde kanser insidansında artış olmadığını ortaya koymuştur.[44] İsveç'te yapılan bir başka büyük çalışmada, 1957 gibi geç bir tarihte potansiyel olarak kontamine çocuk felci aşısı almış 700.000 kişinin kanser oranları incelenmiş; çalışma yine SV40 içeren çocuk felci aşısı alan kişilerle almayanlar arasında kanser insidansında bir artış olmadığını ortaya koymuştur.[45] Bununla birlikte, SV40'ın insanlarda kansere neden olup olmadığı sorusu tartışmalı olmaya devam etmektedir ve tartışmayı çözmek için insan dokularında SV40'ın tespiti için gelişmiş testlerin geliştirilmesi gerekecektir.[42]

Oral çocuk felci aşısı geliştirme yarışı sırasında birçok büyük ölçekli insan deneyi gerçekleştirilmiştir. 1958 yılına gelindiğinde, Ulusal Sağlık Enstitüleri Sabin suşları kullanılarak üretilen OPV'nin en güvenli aşı olduğuna karar vermişti.[46] Ancak Hilary Koprowski 1957 ve 1960 yılları arasında aşısını dünyanın dört bir yanında uygulamaya devam etti. Afrika'da, aşılar Belçika topraklarında (şimdiki Demokratik Kongo Cumhuriyeti, Ruanda ve Burundi) yaklaşık bir milyon kişiye uygulandı.[47][48] Bu insan deneylerinin sonuçları tartışmalı olmuş[49] ve 1990'larda aşının simian immün yetmezlik virüsünün şempanzelerden insanlara geçmesi için gerekli koşulları yaratarak HIV/AIDS'e neden olduğuna dair asılsız suçlamalar ortaya çıkmıştır. Ancak bu hipotezler kesin olarak çürütülmüştür.[47] 2004 yılına gelindiğinde, Afrika'daki çocuk felci vakaları kıtanın batı kesiminde az sayıda izole bölgeye indirgenmiş, başka yerlerde de tek tük vakalar görülmeye başlanmıştır. Son zamanlarda aşılama kampanyalarına karşı yerel muhalefet, genellikle aşının kısırlığa neden olabileceği korkusuyla ilgili bilgi eksikliği nedeniyle gelişmiştir.[50][51][52] Hastalık o zamandan beri Nijerya'da ve diğer bazı Afrika ülkelerinde, epidemiyologların bazı yerel halkların çocuklarına çocuk felci aşısı yapılmasına izin vermeyi reddetmelerinden kaynaklandığına inandıkları gerekli bilgi olmadan yeniden ortaya çıkmıştır.[53]
Üretim[değiştir | kaynağı değiştir]
İnaktif aşı[değiştir | kaynağı değiştir]
Salk aşısı IPV, bir tür maymun böbrek doku kültüründe (Vero hücre hattı) yetiştirilen ve daha sonra formalin ile inaktive edilen Mahoney (tip 1 poliovirüs), MEF-1 (tip 2 poliovirüs) ve Saukett (tip 3 poliovirüs) olmak üzere üç vahşi, virülan referans suşuna dayanmaktadır.[54] Enjekte edilen Salk aşısı kan dolaşımında IgG aracılı bağışıklık sağlar, bu da çocuk felci enfeksiyonunun viremiye ilerlemesini önler ve motor nöronları korur, böylece bulbar çocuk felci ve postpolio sendromu riskini ortadan kaldırır.
Amerika Birleşik Devletleri'nde aşı tetanos, difteri ve aselüler boğmaca aşıları (DBT) ve pediatrik doz hepatit B aşısı ile birlikte uygulanmaktadır.[21] Birleşik Krallık'ta IPV tetanos, difteri, boğmaca ve Haemophilus influenzae tip b aşıları ile kombine edilmektedir.[55]
Zayıflatılmış aşı[değiştir | kaynağı değiştir]


OPV, virüsün insan dışı hücrelerden subfizyolojik bir sıcaklıkta geçirilmesiyle üretilen ve viral genomda spontane mutasyonlar üreten zayıflatılmış bir aşıdır.[56] Oral çocuk felci aşıları, biri Albert Sabin liderliğinde olmak üzere çeşitli gruplar tarafından geliştirilmiştir. Hilary Koprowski ve H. R. Cox liderliğindeki diğer gruplar ise kendi zayıflatılmış aşı türlerini geliştirmiştir. 1958 yılında Ulusal Sağlık Enstitüleri canlı çocuk felci aşıları üzerine özel bir komite oluşturdu. Çeşitli aşılar, maymunlarda düşük nöropatojenite insidansını korurken, çocuk felcine karşı bağışıklık oluşturma yetenekleri açısından dikkatle değerlendirildi. Sovyetler Birliği'nde 1950'lerin sonu ile 1960'ların başında Mihail Çumakov ve meslektaşları tarafından gerçekleştirilen büyük ölçekli klinik deneyler aşının güvenliğini ve yüksek etkinliğini ortaya koymuştur.[57][58] Bu sonuçlara dayanarak Sabin suşları dünya çapında dağıtım için seçilmiştir.[46]
Elli yedi nükleotit değişimi zayıflatılmış Sabin 1 suşunu virülan ebeveyninden (Mahoney serotipi) ayırır, iki nükleotid değişimi Sabin 2 suşunu zayıflatır ve 10 değişim Sabin 3 suşunun zayıflatılmasında rol oynar.[54] Her üç Sabin aşısında da ortak olan birincil zayıflatıcı faktör, virüsün iç ribozom giriş bölgesinde bulunan,[59] sap-ilmik yapılarını değiştiren ve poliovirüsün konak hücre içinde RNA şablonunu tercüme etme yeteneğini azaltan bir mutasyondur.[60]
Sabin aşısındaki zayıflatılmış poliovirüs, enfeksiyon ve replikasyonun birincil bölgesi olan bağırsakta çok verimli bir şekilde replike olur, ancak sinir sistemi dokusunda verimli bir şekilde replike olamaz. 1961 yılında tip 1 ve 2 monovalan oral poliovirüs aşısı (MOPV), 1962 yılında ise tip 3 MOPV ruhsatlandırılmıştır. 1963 yılında üç değerlikli OPV (TOPV) ruhsatlandırılmış ve büyük ölçüde inaktive polio aşısının yerini alarak Amerika Birleşik Devletleri'nde ve dünyanın diğer birçok ülkesinde tercih edilen aşı haline gelmiştir.[61]
İkinci bir kitlesel aşılama dalgası, çocuk felci vakalarının sayısında daha da dramatik bir düşüş sağladı. 1962 ve 1965 yılları arasında yaklaşık 100 milyon Amerikalı (o dönemdeki nüfusun yaklaşık %56'sı) Sabin aşısı olmuştur. Bunun sonucunda çocuk felci vakalarının sayısında - Salk aşısının kullanılmaya başlanmasının ardından çok daha düşük seviyelere inmiş olsa bile - önemli bir azalma görülmüştür.[62]
OPV genellikle 10-20 doz aşı içeren flakonlarda sağlanır. Tek bir doz oral polio aşısı (genellikle iki damla) 1.000.000 bulaşıcı ünite Sabin 1 (PV1'e karşı etkili), 100.000 bulaşıcı ünite Sabin 2 suşu ve 600.000 bulaşıcı ünite Sabin 3 içerir. Aşı küçük miktarlarda antibiyotik (neomisin ve streptomisin) içerir ancak koruyucu içermez.[63]
Tarihçe[değiştir | kaynağı değiştir]
Genel anlamda aşılama, bağışıklık sistemini bir 'immünojen' ile hazırlayarak çalışır. Enfeksiyöz bir ajan kullanılarak bağışıklık yanıtının uyarılması bağışıklama olarak bilinir. Çocuk felcine karşı bağışıklığın geliştirilmesi, vahşi poliovirüsün kişiden kişiye bulaşmasını etkili bir şekilde engelleyerek hem bireysel aşı alıcılarını hem de daha geniş olarak toplumu korur.[15]
İki çocuk felci aşısının geliştirilmesi ilk modern kitlesel inokülasyonlara yol açmıştır. Amerika Birleşik Devletleri'nde yabani virüsün endemik olarak bulaşmasından kaynaklanan son paralitik poliomyelit vakaları 1979 yılında, birkaç Ortabatı eyaletinde Amişler arasında görülen bir salgınla ortaya çıkmıştır.[21]
1930'lar[değiştir | kaynağı değiştir]
1930'larda çocuk felci virüsü, hastalığın nasıl bulaştığı veya nasıl önlenebileceği hakkında çok az şey bilindiği için özellikle korkutucu olarak algılanıyordu. Bu virüs, nispeten düşük mortalite ve morbiditesine rağmen, öncelikle varlıklı çocukları etkilemesiyle de dikkat çekiyordu ve bu da onu aşı geliştirme için birincil hedef haline getiriyordu.[64] Buna rağmen, alandaki araştırmacılar topluluğu şimdiye kadar herhangi bir aşı geliştirme konusunda büyük ölçüde gayri resmi bir moratoryum gözlemlemişti, çünkü çok az başarı olasılığı için çok yüksek bir risk oluşturduğu düşünülüyordu.[65][66]
Bu durum, 1930'ların başında Amerikalı grupların mücadeleyi üstlenmesiyle değişti: Maurice Brodie, New York şehrinin halk sağlığı laboratuvarından bir ekibe liderlik ederken, John A. Kolmer Philadelphia'daki Deri Tıbbı Araştırma Enstitüsü ile işbirliği yaptı. Bu iki araştırmacı arasındaki rekabet, tıbbi çalışmaların gözetim eksikliği ile birleştiğinde, bu erken aşı geliştirme girişimlerinin her birinin metodolojisine ve sonuçlarına yansıyan yarış benzeri bir zihniyete yol açtı.[64][67][68]
Kolmer'in canlı aşısı[değiştir | kaynağı değiştir]
Kolmer aşı geliştirme projesine 1932 yılında başladı ve nihayetinde zayıflatılmış veya canlı virüs aşısı üretmeye odaklandı. Kuduz ve sarıhumma aşılarının başarısından esinlenerek, çocuk felci virüsünü zayıflatmak için benzer bir süreç kullanmayı umuyordu.[67] Çocuk felci aşısını zayıflatmak için virüsü tekrar tekrar maymunlardan geçirdi.[69] Daha sonra "tüyler ürpertici derecede amatörce, banyo küveti cininin terapötik eşdeğeri" olarak tanımlanan üretim yöntemlerini kullanan Kolmer,[70] enfekte maymunlarının omuriliklerini öğüttü ve bir tuz çözeltisine batırdı. Daha sonra çözeltiyi ağdan süzdü, risinolat ile muamele etti ve ürünü 14 gün boyunca buzdolabında bekleterek[67] daha sonra "gerçek bir cadı mayası" olarak eleştirilecek olan ürünü elde etti.[71]
Dönemin normlarına uygun olarak Kolmer, 1934'te kendi üzerinde deney yapmadan önce 42 maymunla nispeten küçük bir hayvan deneyi tamamladı.[66] Aşısını kendisi, iki çocuğu ve asistanı üzerinde test etti.[66] Güvenli olduğunu ilan etmeden ve daha geniş bir etkinlik testi için doktorlara ve sağlık departmanlarına göndermeden önce aşısını sadece 23 çocuğa daha verdi.[66] Nisan 1935'e gelindiğinde aşıyı 100 çocuk üzerinde test ettiğini ve herhangi bir kötü etki görülmediğini rapor edebildi.[72] Kolmer'in sonuçlarla ilgili ilk resmi sunumu, zayıflatılmış aşısıyla aşıladığı 446 çocuk ve yetişkinin sonuçlarını sunduğu Kasım 1935'e kadar gerçekleşmeyecekti.[72] Ayrıca, Kutanöz Tıp Araştırma Enstitüsü ve Cincinnati Merrell Şirketinin (risinole işleminin patentini elinde bulunduran üretici) birlikte Amerika Birleşik Devletleri ve Kanada'daki yaklaşık 700 hekime 12.000 doz aşı dağıttığını bildirdi.[72]
Kolmer, bu deneysel aşılama programının izlenmesine ilişkin herhangi bir açıklama yapmadığı gibi, bu hekimlere aşının nasıl uygulanacağına ya da yan etkilerin nasıl rapor edileceğine ilişkin talimatlar da vermemiştir.[72] Kolmer bundan sonraki yayınlarının büyük bir kısmını, aşılamayı takiben bildirilen 10'dan fazla paralitik çocuk felci vakasının nedeninin ne olduğuna inandığını açıklamaya ayırmıştır.[72][73] Bu vakalardan altısı ölümcül olmuştur.[72] Kolmer'in kontrol grubu yoktu ama çok daha fazla çocuğun hastalanacağını iddia ediyordu.[73]
Brodie'nin inaktif aşısı[değiştir | kaynağı değiştir]
Kolmer'in projesiyle hemen hemen aynı zamanlarda Maurice Brodie, New York Şehri Sağlık Departmanında immünolog William H. Park'a katılmış ve birlikte çocuk felci virüsü üzerinde çalışmışlardır. Brodie, Başkanın Doğum Günü Balosu Komisyonu'ndan (March of Dimes'ın öncülü) aldığı hibe fonunun yardımıyla, inaktive edilmiş veya "öldürülmüş virüs" aşısı geliştirmeye devam edebildi.
Brodie'nin süreci, enfekte maymunların omurilik kordonlarını öğütmek ve ardından kordonları çeşitli mikrop öldürücülerle muamele etmekle başladı[74] ve sonuçta en etkili olanın formaldehit çözeltisi olduğunu buldu. 1 Haziran 1934'e gelindiğinde Brodie, inaktive edilmiş polio virüsü ile üç maymunda başarılı bir şekilde bağışıklık oluşturduğunu anlatan ilk bilimsel makalesini yayınlayabildi.[75][76] Brodie, 26 maymun üzerinde daha çalışmaya devam ederek, canlı virüs aşısı uygulamasının humoral bağışıklıkla, öldürülmüş virüs aşısı uygulamasının ise doku bağışıklığıyla sonuçlanma eğiliminde olduğu sonucuna vardı.[72]
Kısa bir süre sonra Brodie, Kolmer ile benzer bir protokol izleyerek New York Sağlık Departmanı laboratuvarında kendisi ve iş arkadaşları üzerinde deneyler yapmaya başladı.[66] Brodie'nin kaydettiği ilerleme, halk başarılı bir aşının bulunmasını umarken popüler basın tarafından hevesle haberleştirildi.[76] Bu tür haberlerde, New York'taki bir akıl hastanesinde erken güvenlik denemelerine tabi tutulan 12 çocuktan bahsedilmemiştir.[66] Deneklerin hiçbirinde kötü bir etki görülmediğinden, çağdaşları tarafından "ayaklarının altında ot bitmesine asla izin vermeyen biri" olarak tanımlanan Park,[77] aşının güvenli olduğunu ilan etti.[69]
Şiddetli bir çocuk felci salgını Kaliforniya'nın Kern ilçesini etkisi altına aldığında, burası çok kısa bir süre içinde yeni aşının ilk deneme alanı haline geldi. Kasım 1934 - Mayıs 1935 arasında Kern County'de 1.500 dozdan fazla aşı uygulandı.[72][76] İlk sonuçlar çok umut verici olsa da yetersiz personel ve kötü protokol tasarımı, Brodie'nin Ağustos 1935'te Kaliforniya sonuçlarını yayınladığında eleştirilere açık kalmasına neden oldu. Brodie ayrıca özel doktorlar aracılığıyla, aşı uygulanan 9.000 çocuk ve aşı uygulanmayan 4.500 yaş ve yer eşleştirmeli kontrol grubunu içeren daha geniş bir saha çalışması yürütmüştür. Sonuçlar yine umut vericiydi. Aşı olan çocuklardan sadece birkaçında çocuk felci gelişti. Çoğu aşılamadan önce maruz kalmıştı ve hiçbiri üzerinde çalışılan aşı dozlarının tamamını almamıştı.[72] Buna ek olarak, Kuzey Karolina'nın Raleigh kentinde yaşanan bir çocuk felci salgını, ABD Halk Sağlığı Servisine, Doğum Günü Balosu Komisyonu'ndan sağlanan fonla Brodie aşısının oldukça yapılandırılmış bir denemesini yapma fırsatı sağlamıştır.[69][72]
Akademik tepki[değiştir | kaynağı değiştir]
Çalışmalar devam ederken, bakteriyologlardan oluşan daha geniş bir topluluk, yeni poliovirüs aşılarının güvenliği ve etkinliğine ilişkin endişelerini dile getirmeye başladı.[65] O dönemde tıbbi çalışmalar üzerinde çok az denetim vardı ve çalışma katılımcılarına etik muamele büyük ölçüde akran akademik bilim adamlarının ahlaki baskısına dayanıyordu.[67]
Brodie'nin inaktive aşıları, öldürülmüş virüs aşılarının etkili olamayacağını düşünen birçok kişinin incelemesiyle karşılaştı. Araştırmacılar hayvan deneylerinde Brodie'nin ürettiği doku bağışıklığını kopyalayabilmiş olsalar da etkili bir aşı için humoral bağışıklığın gerekli olduğu görüşü hakimdi.[72]
Kolmer, bilimsel dergilerde öldürülmüş virüs yaklaşımını doğrudan sorgulamıştır.[74] Ancak Kolmer'in çalışmaları, canlı virüs aşısıyla aşılandıktan sonra çocukların felç olduğuna dair raporların artması ve özellikle de felcin birçok vakada ayaktan ziyade koldan başlamasıyla daha da fazla endişe yaratmıştı.[78]
Hem Kolmer hem de Brodie, araştırmalarını Ekim 1935'te Milwaukee WI'deki Amerikan Halk Sağlığı Derneği (APHA) yıllık toplantısında sunmaya çağrıldı. Ayrıca Thomas M. Rivers'tan aşı geliştirme çabalarının önde gelen bir eleştirmeni olarak sunulan her bir makaleyi tartışması istendi.[65] Bunun sonucunda APHA, bir sonraki ay Güney Şubesinin yıllık toplantısında sunulmak üzere çocuk felci üzerine bir sempozyum düzenledi.[65] Bu toplantıdaki tartışma sırasında ABD Halk Sağlığı Servisinden James Leake, Kolmer aşısının çok sayıda ölüme neden olduğuna dair klinik kanıtları hemen sunmaya başladı ve ardından Kolmer'i katil olmakla suçladı.[65]
Rivers'ın sözlü tarihçesinde hatırladığı gibi, "Kıyamet koptu ve sanki herkes aynı anda konuşmaya çalışıyordu....Jimmy Leake bilimsel bir toplantıda kullanıldığını duyduğum en sert dili kullandı."[65] Her taraftan gelen saldırılara yanıt olarak Brodie'nin ayağa kalktığı ve "Görünüşe göre Dr. Rivers'a göre benim aşım işe yaramıyor, Dr. Leake'e göre ise Dr. Kolmer'inki tehlikeli" dediği bildirildi.[65] Kolmer ise basitçe, "Beyler, bu kez yerin yarılıp beni yutmasını diliyorum" diyerek karşılık verdi.[65] Nihayetinde, Kolmer'in canlı aşısının tehlikeli olduğu şüphesizdi ve Milwaukee toplantısından önce Eylül 1935'te geri çekilmişti.[72][73][78]
Sempozyumdaki fikir birliği Brodie'nin aşısının etkinliğine büyük ölçüde şüpheyle yaklaşsa da aşının güvenliği söz konusu değildi ve çok daha geniş çaplı, iyi kontrollü bir deneme yapılması öneriliyordu.[78] Ancak, aşının bir dozunu takiben üç çocuk felçli çocuk felci hastalığına yakalanınca, Georgia'daki Warm Springs Vakfı yöneticileri (projenin birincil fon sağlayıcıları olarak hareket ederek) Aralık 1935'te aşının geri çekilmesini talep ettiler.[78] Aşının geri çekilmesinin ardından, insan çocuk felci aşısı geliştirme konusunda daha önce gözlemlenen moratoryum yeniden başladı ve yaklaşık 20 yıl boyunca başka bir girişim olmayacaktı.[72][73]
Brodie, çocuk felci aşısı arayışında tartışmasız en fazla ilerlemeyi kaydetmiş olsa da daha az tanınan bir araştırmacı olması nedeniyle kariyerindeki en önemli tepkilere maruz kalmıştır.[76] Modern araştırmacılar Brodie'nin etkili bir çocuk felci aşısı geliştirmiş olabileceğini kabul etmektedirler, ancak dönemin temel bilimi ve teknolojisi bu buluşu anlamak ve kullanmak için yetersizdi.[72] Brodie'nin formalinle inaktive edilmiş virüs kullanarak yaptığı çalışma daha sonra Salk aşısının temelini oluşturacaktı, ancak bu başarıyı görecek kadar yaşayamayacaktı.[72]
Brodie, sempozyumun yayınlanmasından sonraki üç ay içinde görevinden kovuldu.[72] Başka bir laboratuvar pozisyonu bulabilse de sadece üç yıl sonra 36 yaşında kalp krizinden öldü.[72][76] Buna karşılık, toplumda yaşlılığının bu noktasında bunamaya başladığına inanılan Park, 1939'daki ölümünden önce görevinden onurlu bir şekilde emekli olabilmiştir.[65][69] Zaten tanınmış ve saygın bir araştırmacı olan Kolmer, Temple Üniversitesine tıp profesörü olarak geri döndü.[72] Kolmer, 1957'de emekli olana kadar çok sayıda ödül alarak ve sayısız makale, bildiri ve ders kitabı yayınlayarak çok verimli bir kariyer geçirdi.[65][69][73][79]
1948[değiştir | kaynağı değiştir]
1948'de Boston Çocuk Hastanesinde John Enders başkanlığındaki bir araştırma grubu poliovirüsü laboratuvarda insan dokusunda başarıyla ürettiğinde bir dönüm noktası yaşandı.[80] Bu grup kısa bir süre önce kabakulağı hücre kültüründe başarıyla üretmişti. Mart 1948'de Thomas H. Weller embriyonik akciğer dokusunda suçiçeği virüsü yetiştirmeye çalışıyordu. Planlanan sayıda tüpü aşıladıktan sonra kullanılmayan birkaç tüp olduğunu fark etti. Poliovirüs ile enfekte olmuş bir fare beyni örneği aldı ve virüsün büyüyebileceği ihtimaline karşı kalan test tüplerine ekledi.
Suçiçeği kültürleri büyümeyi başaramadı, ancak çocuk felci kültürleri başarılı oldu. Bu gelişme aşı araştırmalarını büyük ölçüde kolaylaştırdı ve sonuçta çocuk felcine karşı aşıların geliştirilmesine olanak sağladı. Enders ve meslektaşları Thomas H. Weller ve Frederick C. Robbins, bu çabalarından dolayı 1954 yılında Nobel Fizyoloji veya Tıp Ödülü'ne layık görüldüler.[81]
Çocuk felci aşılarının geliştirilmesini sğalayan diğer önemli gelişmeler şunlardı: üç poliovirüs serotipinin tanımlanması (Poliovirüs tip 1 - PV1 veya Mahoney; PV2, Lansing; ve PV3, Leon); felçten önce virüsün kanda bulunması gerektiğinin bulunması; ve gama globulin formundaki antikorların uygulanmasının paralitik polioya karşı koruduğunun gösterilmesi.[54][65][82]
1950-1955[değiştir | kaynağı değiştir]

1950'lerin başlarında ABD'de çocuk felci oranları yılda 25.000'in üzerindeydi; 1952 ve 1953'te ABD, yılda 20.000 civarında olan tipik çocuk felci vakası sayısından sırasıyla 58.000 ve 35.000 çocuk felci vakası salgını yaşadı ve bu yıllarda ölümler 3.200 ve 1.400'ü buldu.[83]
ABD'deki bu çocuk felci salgınının ortasında, H. R. Cox yönetimindeki New York'taki Lederle Laboratuarları da dahil olmak üzere ticari çıkarlar tarafından bir çocuk felci aşısı bulmak ve pazarlamak için milyonlarca dolar yatırım yapıldı. Philadelphia'daki Wistar Enstitüsü'nden Polonya doğumlu virolog ve immünolog Hilary Koprowski de Lederle'de çalışıyordu ve 1950 yılında ilk başarılı çocuk felci aşısını test etti.[10][48] Ancak onun aşısı, ağızdan alınan canlı zayıflatılmış bir virüs olduğundan, henüz araştırma aşamasındaydı ve Jonas Salk'ın çocuk felci aşısının (ölü virüs enjekte edilebilir aşı) piyasaya çıkmasından beş yıl sonrasına kadar kullanıma hazır olmayacaktı.
Koprowski'nin zayıflatılmış aşısı, İsviçre albino farelerinin beyinlerinden art arda geçirilerek hazırlandı. Yedinci geçişte, aşı suşları artık sinir dokusunu enfekte edemiyor veya felce neden olamıyordu.[46][84] Fareler üzerinde bir ila üç pasaj daha yapıldıktan sonra aşının insan kullanımı için güvenli olduğu kabul edildi. 27 Şubat 1950'de Koprowski'nin canlı, zayıflatılmış aşısı ilk kez New York'ta bulunan fiziksel ve zihinsel engelliler için bir kurum olan Letchworth Village'da yaşayan 8 yaşındaki bir çocuk üzerinde test edildi. Çocukta herhangi bir yan etki görülmemesi üzerine Koprowski deneyini 19 çocuğu daha kapsayacak şekilde genişletti.[46][85]
Jonas Salk[değiştir | kaynağı değiştir]


İlk etkili çocuk felci aşısı 1952 yılında Jonas Salk ve Pittsburgh Üniversitesinde Julius Youngner, Byron Bennett, L. James Lewis ve Lorraine Friedman'dan oluşan bir ekip tarafından geliştirildi ve bunun için yıllar süren testler yapıldı. Salk, 26 Mart 1953'te CBS radyosuna çıkarak küçük bir grup yetişkin ve çocuk üzerinde başarılı bir test yapıldığını bildirdi; iki gün sonra sonuçlar JAMA'da yayınlandı.[73] Leone N. Farrell, Toronto'da liderlik ettiği bir ekip tarafından aşının seri üretimini mümkün kılan önemli bir laboratuvar tekniği icat etti.[86][87] 23 Şubat 1954'ten itibaren aşı Arsenal İlkokulu ve Pittsburgh, Pennsylvania'daki Watson Çocuk Evi'nde test edildi.[88]
Salk'ın aşısı daha sonra Thomas Francis tarafından yönetilen ve o dönemde tarihin en büyük tıbbi deneyi olan Francis Field Trial adlı testte kullanıldı. McLean, Virginia'daki Franklin Sherman İlköğretim Okulunda yaklaşık 4.000 çocukla başlayan test,[89][90] Maine'den Kaliforniya'ya kadar 44 eyalette 1,8 milyon çocuğu kapsadı.[91] Çalışmanın sonunda, yaklaşık 440.000 çocuğa bir ya da daha fazla aşı enjekte edilmiş, yaklaşık 210.000 çocuğa zararsız kültür ortamından oluşan plasebo verilmiş ve 1,2 milyon çocuğa aşı yapılmayarak kontrol grubu oluşturulmuş ve bu çocuklar daha sonra çocuk felcine yakalanıp yakalanmadıklarını görmek için gözlemlenmiştir.[46]
Saha denemesinin sonuçları 12 Nisan 1955'te açıklandı (felç hastalığına genellikle çocuk felcinin neden olduğuna inanılan Başkan Franklin D. Roosevelt'in ölümünün onuncu yıldönümü). Salk aşısı PV1'e (poliovirüs tip 1) karşı %60-70, PV2 ve PV3'e karşı %90'ın üzerinde ve bulbar polio gelişimine karşı %94 oranında etkili olmuştur.[92] Salk'ın aşısı 1955 yılında ruhsat aldıktan kısa bir süre sonra çocuk aşılama kampanyaları başlatıldı. ABD'de March of Dimes tarafından desteklenen kitlesel bir aşılama kampanyasının ardından, 1953'te 35.000 olan yıllık çocuk felci vakası sayısı 1957'de 5.600'e düşmüştür.[93] 1961 yılına gelindiğinde Amerika Birleşik Devletleri'nde sadece 161 vaka kaydedilmiştir.[94]
Nisan 1955'te Francis Saha Denemesi sonuçlarının açıklanmasından bir hafta önce, Paris'teki Pasteur Enstitüsünden Pierre Lépine de etkili bir çocuk felci aşısı duyurmuştu.[95][96]
Güvenlik vakaları[değiştir | kaynağı değiştir]
Nisan 1955'te, ABD'de kitlesel çocuk felci aşılamasının başlamasından kısa bir süre sonra, Genel Cerrah, Cutter ilaç şirketinin Salk çocuk felci aşısı ile aşılandıktan yaklaşık bir hafta sonra felç geçiren hastaların raporlarını almaya başladı; felç, aşının enjekte edildiği uzuvda başlıyordu.[97]
Cutter aşısı Amerika Birleşik Devletleri'nin batısında ve orta batısında 409.000 çocuğun aşılanmasında kullanılmıştır.[98] Daha sonra yapılan incelemeler Cutter aşısının 260 çocuk felci vakasına neden olduğunu ve 11 kişinin ölümüne yol açtığını göstermiştir.[97] Bunun üzerine Genel Cerrah, Cutter Laboratuarları tarafından üretilen tüm çocuk felci aşılarını piyasadan çekti, ancak 260 felç vakası ortaya çıkmadan önce değil.
Eli Lilly, Parke-Davis, Pitman-Moore ve Wyeth çocuk felci aşılarının da çok sayıda çocuğu felç ettiği bildirildi. Kısa süre sonra Cutter, Wyeth ve diğer laboratuarlar tarafından üretilen bazı Salk çocuk felci aşılarının uygun şekilde inaktive edilmediği ve 100.000 dozdan fazla aşıya canlı çocuk felci virüsü karıştığı anlaşıldı. Mayıs 1955'te Ulusal Sağlık Enstitüleri ve Halk Sağlığı Hizmetleri, tüm çocuk felci aşı partilerini test etmek ve gözden geçirmek ve hangi partilerin halkın kullanımına sunulması gerektiği konusunda Halk Sağlığı Hizmetlerine tavsiyede bulunmak üzere bir Çocuk Felci Aşısı Teknik Komitesi kurdu. Bu olaylar halkın çocuk felci aşısına olan güvenini azaltmış ve aşılama oranlarında düşüşe yol açmıştır.[99]
1961[değiştir | kaynağı değiştir]

Salk'ın aşısını test ettiği sırada hem Albert Sabin hem de Hilary Koprowski canlı virüs kullanarak bir aşı geliştirme çalışmalarına devam ediyordu. Kasım 1955'te Stockholm'de çocuk felci aşılarının tartışıldığı bir toplantıda Sabin 80 kişilik bir gönüllü grubu üzerinde elde edilen sonuçları sunarken, Koprowski 150 kişinin katıldığı bir denemenin bulgularını detaylandıran bir makale okudu.[46]
Sabin ve Koprowski sonunda aşı geliştirmeyi başardılar. Amerika'da Salk aşısına olan bağlılık nedeniyle, Sabin ve Koprowski testlerini Amerika Birleşik Devletleri dışında, Sabin Meksika[56] ve Sovyetler Birliği'nde,[100] Koprowski ise Kongo ve Polonya'da yaptı.[48]
1957 yılında Sabin, her üç poliovirüs türünün zayıflatılmış suşlarını içeren üç değerlikli bir aşı geliştirdi.[100] 1959'da Sovyetler Birliği'nde on milyon çocuğa Sabin oral aşısı uygulandı. Bu çalışması için Sabin'e Sovyetler Birliği'nin en yüksek sivil onuru olarak tanımlanan Halk Kardeşliği Nişanı madalyası verildi.[101] Sabin'in canlı virüs kullanan oral aşısı 1961 yılında ticari kullanıma girdi.[2]
Sabin'in oral aşısı yaygın olarak bulunmaya başlayınca, Salk'ın enjekte edilen aşısının yerini aldı. 1955'te bir Cutter şirketi tarafından yanlış hazırlanan Salk aşılarının çok sayıda çocuğun ölümüne ya da felç olmasına yol açtığı Cutter olayı nedeniyle Salk aşılarının prestiji halkın gözünde zedelenmişti.[73]
1987[değiştir | kaynağı değiştir]
Geliştirilmiş potensli IPV, Kasım 1987'de Amerika Birleşik Devletleri'nde ruhsatlandırılmıştır ve şu anda orada tercih edilen aşıdır.[21] Çocuk felci aşısının ilk dozu doğumdan kısa bir süre sonra, genellikle 1 ila 2 aylıkken yapılır ve ikinci doz 4 aylıkken verilir.[21] Üçüncü dozun zamanlaması aşı formülasyonuna bağlıdır, ancak 6 ila 18 aylıkken yapılmalıdır.[55] Okula girişte veya öncesinde toplam dört doz olmak üzere 4 ila 6 yaşlarında bir rapel aşı yapılır.[22] Bazı ülkelerde ergenlik döneminde beşinci bir aşı yapılmaktadır.[55] Gelişmiş ülkelerde yetişkinlerin (18 yaş ve üstü) rutin olarak aşılanması ne gerekli ne de tavsiye edilmektedir çünkü yetişkinlerin çoğu zaten bağışıktır ve kendi ülkelerinde vahşi poliovirüse maruz kalma riskleri çok düşüktür.[21] 2002 yılında, IPV içeren pentavalan (beş bileşenli) bir karma aşı (Pediarix olarak adlandırılır)[102][103] Amerika Birleşik Devletleri'nde kullanım için onaylanmıştır.[103][104]
1988[değiştir | kaynağı değiştir]

Dünya Sağlık Örgütü (DSÖ), UNICEF[105] ve Rotary Vakfı öncülüğünde çocuk felcini ortadan kaldırmaya yönelik küresel bir çaba 1988 yılında başlamış ve büyük ölçüde Albert Sabin ve Mihail Çumakov tarafından geliştirilen oral çocuk felci aşısına (Sabin-Çumakov aşısı) dayanmaktadır.[106]
1990 sonrası[değiştir | kaynağı değiştir]
Çocuk felci 1994 yılında kadar Amerika kıtasında ortadan kaldırılmıştır.[107] Çin ve Avustralya da dahil olmak üzere 36 Batı Pasifik ülkesinde hastalık 2000 yılında resmen ortadan kaldırılmıştır.[108][109] Avrupa 2002 yılında çocuk felcinden arındırılmış ilan edilmiştir.[110] Ocak 2011'den bu yana Hindistan'da hiçbir hastalık vakası rapor edilmemiş, dolayısıyla Şubat 2012'de ülke DSÖ'nün çocuk felci endemik ülkeler listesinden çıkarılmıştır. Mart 2014'te Hindistan çocuk felcinden arındırılmış bir ülke olarak ilan edilmiştir.[111][112][113]
Poliovirüs bulaşması dünyanın büyük bölümünde kesintiye uğramış olsa da yabani poliovirüs bulaşması devam etmekte ve yabani poliovirüsün daha önce poliodan arındırılmış bölgelere ithalatı için devam eden bir risk oluşturmaktadır. Poliovirüs ithalatı gerçekleşirse özellikle aşılama kapsamının düşük olduğu ve sanitasyonun yetersiz olduğu bölgelerde poliomyelit salgınları gelişebilir. Sonuç olarak, aşılama kapsamının yüksek seviyelerde tutulması gerekmektedir.[107]
Kasım 2013'te DSÖ, Suriye'de bir çocuk felci salgını olduğunu duyurmuştur. Bunun üzerine Ermenistan hükümeti bir duyuru yayınlayarak 15 yaşın altındaki Suriyeli Ermenilerden çocuk felci aşısı olmalarını istemiştir.[114] 2014 yılı itibarıyla çocuk felci virüsü başta Afrika, Asya ve Orta Doğu olmak üzere 10 ülkeye yayılmış olup Pakistan, Suriye ve Kamerun'a giden yolculara aşı olmaları tavsiye edilmiştir.[115]
Çocuk felci aşılama programlarına Pakistan, Afganistan ve Nijerya'da - 2017 itibarıyla hala çocuk felci vakalarının görüldüğü üç ülke - bazı insanlar tarafından direnilmektedir. Neredeyse tüm Müslüman dini ve siyasi liderler aşıyı desteklemiş olsa da[116] azınlıkta kalan bir kesim aşıların gizlice Müslümanları kısırlaştırmak için kullanıldığına inanmaktadırlar.[53]
CIA'in Usame bin Ladin'in bulunmasına yardımcı olmak için 2011 yılında sahte bir aşılama programı düzenlemiş olması da güvensizliğin bir başka nedenidir.[117] 2015 yılında DSÖ, Taliban ile aşıyı kontrol ettikleri bölgelerde dağıtmalarını teşvik etmek için bir anlaşma yaptığını duyurdu.[118] Ancak Pakistan Talibanı destek vermedi. 11 Eylül 2016'da Pakistan Talibanı ve Cemaat-ül Ahrar ile bağlantılı kimliği belirsiz iki silahlı kişi Pakistan'da çocuk felci aşısı uygulayan doktor Zakaullah Han'ı vurdu. Cemaat-ül Ahrar lideri saldırının sorumluluğunu üstlendi ve grubun bu tür saldırılara devam edeceğini belirtti. Aşılara karşı bu tür bir direnç ve şüphecilik, sonuç olarak, kalan iki endemik ülkede çocuk felcinin ortadan kaldırılması sürecini yavaşlatmıştır.[117]
Seyahat gereksinimleri[değiştir | kaynağı değiştir]
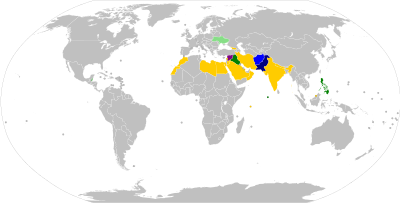
Belirli ülkelere giriş veya çıkış yapmak isteyen yolcular, genellikle en fazla 12 ay ve sınırı geçmeden en az 4 hafta önce çocuk felcine karşı aşılanmış olmalı ve sınır kontrollerinde aşı kaydı/sertifikası ibraz edebilmelidir.[119]:25–27 Çoğu gereklilik yalnızca 'çocuk felci endemik', 'çocuk felcinden etkilenen', 'çocuk felci ihraç eden', 'çocuk felci bulaşan' veya 'yüksek riskli' olarak adlandırılan ülkelere veya bu ülkelerden yapılan seyahatler için geçerlidir.[120] Ağustos 2020 itibarıyla, Afganistan ve Pakistan dünyadaki tek çocuk felci endemik ülkelerdir (vahşi çocuk felcinin henüz ortadan kaldırılmadığı ülkeler).[121] Bazı ülkeler, örneğin Aralık 2020 itibarıyla Çin, Endonezya, Mozambik, Myanmar ve Papua Yeni Gine'yi içeren 'risk altındaki kilit ülkeler'e ve bu ülkelerden gelenler için ek ihtiyati çocuk felci aşısı seyahat gerekliliklerine sahiptir.[120][122]
| Uluslararası seyahatler için çocuk felci aşısı gereklilikleri[120] | |
|---|---|
| Country | Details |
| Çocuk felcinin endemik olduğu ülkelerden (Pakistan) gelen yolcular varışta Carte Jaune çocuk felci aşısı kanıtı (ayrılmadan 4 hafta ile 12 ay önce yapılmış) almalıdırlar. Afganistan'da ikamet edenler ve Afganistan'da 4 haftadan uzun süre kalan bütün yolcular, Afganistan'dan ayrılırken çocuk felci aşısı olduklarını (ayrılmadan 4 hafta ile 12 ay önce yapılmış) kanıtlamalıdırlar.[120][123] | |
| Afganistan ve Pakistan'dan gelen yolcuların varışta Carte Jaune OPV veya IPV aşı kanıtına (kalkıştan 4 hafta ile 12 ay önce yapılmış) ihtiyaçları vardır. Doğrulanmış çocuk felci vakalarının görüldüğü ülkelere seyahat eden Belize sakinlerinin de aşı kanıtı gerekmektedir.[124] | |
| Çocuk felci ihracatı yapan ülkelerden gelen yolcular, varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaç duymaktadır.[125] | |
| Afganistan, Angola, Benin, Kamerun, Orta Afrika Cumhuriyeti, Çin, Kongo-Kinşasa, Etiyopya, Gana, Endonezya, Kenya, Mozambik, Myanmar, Nijer, Nijerya, Pakistan, Papua Yeni Gine, Filipinler ve Somali'den gelen yolcular varışta Carte Jaune OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) kanıtına ihtiyaç duyarlar.[126] | |
| Risk altındaki ülkelerden gelen yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune kanıtına ihtiyaçları vardır. Kanıtı olmayan yolculara varışta OPV aşısı önerilmektedir.[127] | |
| Afganistan, Kongo-Kinşasa, Etiyopya, Kenya, Nijerya, Pakistan, Somali ve Suriye'den gelen yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[128] | |
| Afganistan, Pakistan ve Nijerya'dan gelen yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune kanıtına ihtiyaçları vardır. Kanıtı olmayan yolcular varışta aşılanacaktırlar.[129] | |
| Afganistan ve Pakistan'dan gelen 15 yaş ve üzeri yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır; 15 yaşın altındaki çocukların seyahatten önce üç doz çocuk felci aşısı yaptırmış olmaları gerekmektedir. Kanıtı olmayan yolcular varışta aşılanacaktır. Irak'tan Afganistan ve Pakistan'a giden yolcuların da çıkışta aşı olduklarını kanıtlamaları gerekmektedir.[130] | |
| Afganistan ve Pakistan'dan gelen yolcuların varışta OPV veya IPV aşılarını (kalkıştan 4 hafta ile 12 ay önce yapılmış) Carte Jaune ile kanıtlamaları gerekmektedir.[131] | |
| Çocuk felcinden etkilenen ülkelerden gelen ve bu ülkelere seyahat eden kişilerin varışta OPV veya IPV aşısı (yola çıkmadan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[132] | |
| Afganistan ve Pakistan'dan gelen yolcuların varışta OPV veya IPV aşılarını (kalkıştan 4 hafta ile 12 ay önce yapılmış) Carte Jaune ile kanıtlamaları gerekmektedir.[133] | |
| Çocuk felci ihracatı yapan ülkelerden gelen ve bu ülkelere seyahat edenlerin yanı sıra Hac ve Umre hacılarının varışta OPV veya IPV aşılarını (yola çıkmadan 4 hafta ile 12 ay önce yapılmış) Carte Jaune ile kanıtlamaları gerekmektedir.[134] | |
| Çocuk felcinden etkilenen ülkelerden gelen yolcuların, varışta OPV veya IPV aşısı (kalkıştan 4 hafta ile 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[135] | |
| Afganistan, Kenya, Nijerya, Pakistan ve Papua Yeni Gine'den gelen yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[136] | |
| Çocuk felci ihracatı yapan ülkelerden gelen yolcular, varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaç duymaktadır.[137] | |
| Pakistan'da 4 haftadan fazla kalmayı planlayan bütün ülkelerden gelen yolcuların varışta Carte Jaune OPV aşı belgesine ihtiyaçları vardır. Pakistan'da 4 haftadan uzun süre kalan yerleşikler ve bütün yolcular, Pakistan'dan ayrılırken OPV aşısı olduklarını kanıtlamalıdırlar.[120][138] | |
| Yüksek riskli ülkelerden gelen veya bu ülkelere seyahat edenlerin, sırasıyla varışta veya ayrılmadan önce çocuk felci aşısı olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[120] Devam eden yerel bir VDPV2 salgını nedeniyle hükümet, diğer tüm yolcuların durumlarına bağlı olarak çocuk felci aşısı veya takviye dozu yaptırmayı düşünmelerini tavsiye etmektedir.[139] | |
| Çocuk felci ihracatı yapan ülkelerden (Katar tarafından Afganistan, Nijerya, Pakistan ve Filipinler olarak tanımlanmıştır) gelen yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[140] | |
| DSÖ tarafından belirlenen çocuk felci endemik ülkelerden (Afganistan ve Pakistan) gelen yolcular, varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) yapıldığına dair Carte Jaune belgesine ihtiyaç duymaktadır.[120][141] | |
| Afganistan, Kongo-Kinşasa, Mozambik, Myanmar, Nijer, Nijerya, Pakistan, Papua Yeni Gine, Somali, Suriye ve Yemen'den gelen tüm yolcuların yanı sıra aktif bulaşıcı (vahşi veya aşı kaynaklı poliovirüs dahil) ve risk altındaki ülkelerden gelen yolcuların varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune kanıtına ihtiyaçları vardır. Bağışıklama durumuna bakılmaksızın, Afganistan, Myanmar, Nijerya, Pakistan, Papua Yeni Gine, Somali, Suriye ve Yemen'den gelen tüm yolculara varışta bir oral çocuk felci aşısı dozu verilecektir.[142] | |
| Çocuk felci salgını olan ülkelerden gelen yolcuların, varışta OPV veya IPV aşısı (kalkıştan 4 hafta ila 12 ay önce yapılmış) olduklarına dair Carte Jaune belgesine ihtiyaçları vardır.[143] | |
| Kamerun, Ekvator Ginesi ve Pakistan'dan gelen yolcuların varışta Carte Jaune OPV veya IPV aşı kanıtına (kalkıştan 4 hafta ila 12 ay önce alınmış) ihtiyaçları vardır. Suriye'den herhangi bir ülkeye giden bütün Suriye vatandaşlarının da aşı kanıtı gerekmektedir.[144] | |
| Vahşi veya dolaşımda olan aşı türevi poliovirüsün bulaştığı ülkelere giden uzun süreli ziyaretçiler, en az bir doz bivalan OPV veya IPV (yola çıkmadan 4 hafta ila 12 ay önce yapılmış) ile aşılandıklarına dair Carte Jaune belgesini sunmalıdırlar. Acil uluslararası seyahat gerçekleştirmesi gereken kişiler, yola çıkmadan önce tek doz çocuk felci aşısı ile aşılanmalıdırlar.[120] Ukrayna'nın kendi içinde de çocuk felci virüsü bulaşma riski vardır ve Ukrayna'ya seyahat edenlerin giriş yapmadan önce çocuk felci aşılarını güncellemeleri tavsiye edilir.[145] | |
Toplum ve kültür[değiştir | kaynağı değiştir]
Fiyat[değiştir | kaynağı değiştir]
Global Alliance for Vaccines and Immunization 2015 itibarıyla inaktive aşıyı gelişmekte olan ülkelere 10 dozluk flakonlarda doz başına 0,75 Euro (yaklaşık 0,89 ABD Doları) gibi düşük bir fiyata tedarik etmektedir.[146]
Yanılgılar[değiştir | kaynağı değiştir]
Pakistan'da çocuk felci aşısının haram maddeler içerdiğine ve erkek çocuklarda iktidarsızlık ve kısırlığa neden olabileceğine dair yanlış bir inanış mevcut olup bazı ebeveynlerin çocuklarına aşı yaptırmamasına yol açmaktadır. Bu inanış en çok Hayber Pahtunhva eyaletinde ve FATA bölgesinde yaygındır. Çocuk felci aşılama ekiplerine yönelik saldırılar da meydana gelmiş ve bu sebeple Pakistan'da ve küresel çapta çocuk felcini ortadan kaldırmaya yönelik uluslararası çabalar sekteye uğramıştır.[147][148]
Kaynakça[değiştir | kaynağı değiştir]
- ^ Hamilelik ve Emzirme Döneminde Kullanım
- ^ a b c d e f g h i j k l World Health Organization (2016). "Polio vaccines: WHO position paper – March, 2016". Weekly Epidemiological Record. 91 (12): 145-68. hdl:10665/254399. PMID 27039410.
- ^ World Health Organization (2022). "Polio vaccines: WHO position paper – June 2022". Weekly Epidemiological Record. 97 (25): 277-300. hdl:10665/357168.
- ^ Aylward RB (2006). "Eradicating polio: today's challenges and tomorrow's legacy". Annals of Tropical Medicine and Parasitology. 100 (5–6): 401-413. doi:10.1179/136485906X97354. PMID 16899145.
- ^ Schonberger LB, Kaplan J, Kim-Farley R, Moore M, Eddins DL, Hatch M (1984). "Control of paralytic poliomyelitis in the United States". Reviews of Infectious Diseases. 6 (Suppl 2): S424-S426. doi:10.1093/clinids/6.Supplement_2.S424. PMID 6740085.
- ^ "Does polio still exist? Is it curable?". World Health Organization (WHO). 29 Mayıs 2018 tarihinde kaynağından arşivlendi. Erişim tarihi: 21 Mayıs 2018.
- ^ "Global Wild Poliovirus 2014–2019" (PDF). 3 Şubat 2019 tarihinde kaynağından arşivlendi (PDF). Erişim tarihi: 3 Şubat 2019.
- ^ "Poliomyelitis". World Health Organization (WHO). 18 Nisan 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 25 Nisan 2017.
- ^ a b "GPEI-nOPV2" (İngilizce). 27 Temmuz 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Ağustos 2021.
- ^ a b c Fox M (20 Nisan 2013). "Hilary Koprowski, Who Developed First Live-Virus Polio Vaccine, Dies at 96". The New York Times. 25 Ağustos 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 8 Eylül 2017.
- ^ Bazin H (2011). Vaccination: A History. John Libbey Eurotext. s. 395. ISBN 978-2742007752. 8 Eylül 2017 tarihinde kaynağından arşivlendi.
- ^ Smith DR, Leggat PA (2005). "Pioneering figures in medicine: Albert Bruce Sabin – inventor of the oral polio vaccine". The Kurume Medical Journal. 52 (3): 111-116. doi:10.2739/kurumemedj.52.111. PMID 16422178.
- ^ World Health Organization (2021). World Health Organization model list of essential medicines: 22nd list (2021). Cenevre: World Health Organization. hdl:10665/345533. WHO/MHP/HPS/EML/2021.02.
- ^ World Health Organization (2019). World Health Organization model list of essential medicines: 21st list 2019. Cenevre: World Health Organization. hdl:10665/325771. WHO/MVP/EMP/IAU/2019.06. License: CC BY-NC-SA 3.0 IGO.
- ^ a b Fine PE, Carneiro IA (November 1999). "Transmissibility and persistence of oral polio vaccine viruses: implications for the global poliomyelitis eradication initiative". American Journal of Epidemiology. 150 (10): 1001-1021. doi:10.1093/oxfordjournals.aje.a009924. PMID 10568615.
- ^ Koike S, Taya C, Kurata T, Abe S, Ise I, Yonekawa H, Nomoto A (February 1991). "Transgenic mice susceptible to poliovirus". Proc. Natl. Acad. Sci. U.S.A. 88 (3): 951-955. Bibcode:1991PNAS...88..951K. doi:10.1073/pnas.88.3.951. PMC 50932 $2. PMID 1846972.
- ^ a b Robertson S. Module 6: Poliomyelitis (PDF). The Immunological Basis for Immunization Series. World Health Organization (WHO). WHO/EPI/GEN/93.16. 19 Ekim 2019 tarihinde kaynağından (PDF) arşivlendi. Erişim tarihi: 18 Ekim 2019.
- ^ "Polio Vaccination: What Everyone Should Know | CDC". www.cdc.gov (İngilizce). 25 Mart 2021. 16 Ocak 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Ağustos 2021.
- ^ Public Health Agency of Canada (18 Temmuz 2007). "Poliomyelitis vaccine: Canadian Immunization Guide". www.canada.ca. 27 Temmuz 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Ağustos 2021.
- ^ Wahid R, Cannon MJ, Chow M (May 2005). "Virus-Specific CD4+ and CD8+ Cytotoxic T-Cell Responses and Long-Term T-Cell Memory in Individuals Vaccinated against Polio". Journal of Virology. 79 (10): 5988-5995. doi:10.1128/JVI.79.10.5988-5995.2005. PMC 1091702 $2. PMID 15857985.
- ^ a b c d e f Atkinson W, Hamborsky J, McIntyre L, Wolfe S, (Ed.) (2008). Epidemiology and Prevention of Vaccine-Preventable Diseases (The Pink Book) (PDF) (10. ed. (2. printing) bas.). Washington, D.C.: Public Health Foundation. 24 Eylül 2008 tarihinde kaynağından (PDF) arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ a b "Poliomyelitis prevention: recommendations for use of inactivated poliovirus vaccine and live oral poliovirus vaccine. American Academy of Pediatrics Committee on Infectious Diseases". Pediatrics. 99 (2): 300-305. February 1997. doi:10.1542/peds.99.2.300. PMID 9024465.
- ^ a b Marin M, Patel M, Oberste S, Pallansch MA (January 2017). "Guidance for Assessment of Poliovirus Vaccination Status and Vaccination of Children Who Have Received Poliovirus Vaccine Outside the United States". MMWR. Morbidity and Mortality Weekly Report. 66 (1): 23-25. doi:10.15585/mmwr.mm6601a6. PMC 5687270 $2. PMID 28081056.
- ^ Al Idrus A (13 Nisan 2016). "Worldwide switch to bivalent oral polio vaccine to kick off on Sunday". fiercepharma.com. 15 Nisan 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Mayıs 2016.
- ^ Ramirez Gonzalez A, Farrell M, Menning L, Garon J, Everts H, Hampton LM, Dolan SB, Shendale S, Wanyoike S, Veira CL, Châtellier GM, Kurji F, Rubin J, Boualam L, Chang Blanc D, Patel M (July 2017). "Implementing the Synchronized Global Switch from Trivalent to Bivalent Oral Polio Vaccines-Lessons Learned From the Global Perspective". The Journal of Infectious Diseases. 216 (suppl 1): S183-S192. doi:10.1093/infdis/jiw626. PMC 5854099 $2. PMID 28838179.
- ^ "GPEI Strategy for the Response to cVDPV2 2020–2021" (PDF). Polio Global Eradication Initiative. 1 Ağustos 2021 tarihinde kaynağından arşivlendi (PDF). Erişim tarihi: 1 Ağustos 2021.
- ^ "Share of one-year-olds vaccinated against polio (Pol3)". Our World in Data. 22 Şubat 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 4 Mart 2020.
- ^ "Common and Rare Side Effects for poliovirus vaccine injection". www.webmd.com. 24 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 24 Ağustos 2021.
- ^ Shimizu H, Thorley B, Paladin FJ, Brussen KA, Stambos V, Yuen L, Utama A, Tano Y, Arita M, Yoshida H, Yoneyama T, Benegas A, Roesel S, Pallansch M, Kew O, Miyamura T (December 2004). "Circulation of type 1 vaccine-derived poliovirus in the Philippines in 2001". Journal of Virology. 78 (24): 13512-13521. doi:10.1128/JVI.78.24.13512-13521.2004. PMC 533948 $2. PMID 15564462.
- ^ "What is vaccine-derived polio?". World Health Organization (WHO). April 2017. 11 Nisan 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Ekim 2019.
- ^ Cono J, Alexander LN (2002). "Chapter 10: Poliomyelitis" (PDF). Vaccine-Preventable Disease Surveillance Manual (3. bas.). 22 Ekim 2011 tarihinde kaynağından (PDF) arşivlendi.
- ^ "What is vaccine-derived polio?". World Health Organization (WHO). October 2014. 7 Eylül 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 6 Eylül 2015.
- ^ Kew O, Morris-Glasgow V, Landaverde M, Burns C, Shaw J, Garib Z, André J, Blackman E, Freeman CJ, Jorba J, Sutter R, Tambini G, Venczel L, Pedreira C, Laender F, Shimizu H, Yoneyama T, Miyamura T, van Der Avoort H, Oberste MS, Kilpatrick D, Cochi S, Pallansch M, de Quadros C (April 2002). "Outbreak of poliomyelitis in Hispaniola associated with circulating type 1 vaccine-derived poliovirus". Science. 296 (5566): 356-359. Bibcode:2002Sci...296..356K. doi:10.1126/science.1068284. PMID 11896235. 14 Nisan 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 30 Haziran 2019.
- ^ Yang CF, Naguib T, Yang SJ, Nasr E, Jorba J, Ahmed N, Campagnoli R, van der Avoort H, Shimizu H, Yoneyama T, Miyamura T, Pallansch M, Kew O (August 2003). "Circulation of endemic type 2 vaccine-derived poliovirus in Egypt from 1983 to 1993". Journal of Virology. 77 (15): 8366-8377. doi:10.1128/JVI.77.15.8366-8377.2003. PMC 165252 $2. PMID 12857906.
- ^ Kunasekaran M. "Eradication of polio – Is Syria being left behind?". UNSW School of Public Health and Community Medicine. 6 Ekim 2018 tarihinde kaynağından arşivlendi. Erişim tarihi: 6 Ekim 2018.
- ^ "Replacing trivalent OPV with bivalent OPV". World Health Organization (WHO). 11 Mart 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 30 Mayıs 2019.
- ^ "Poliomyelitis". World Health Organization (WHO). 22 Temmuz 2019. 17 Ekim 2019 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Ekim 2019.
- ^ a b c d "Simian Virus 40 (SV40), Polio Vaccine, and Cancer". Vaccine Safety. Centers for Disease Control. 22 Nisan 2004. 22 Mayıs 2013 tarihinde kaynağından arşivlendi. Erişim tarihi: 22 Mayıs 2013.
- ^ Eddy BE, Borman GS, Berkeley WH, Young RD (May 1961). "Tumors induced in hamsters by injection of rhesus monkey kidney cell extracts". Proceedings of the Society for Experimental Biology and Medicine. 107: 191-197. doi:10.3181/00379727-107-26576. PMID 13725644.
- ^ Carbone M (December 1999). "Simian virus 40 and human tumors: It is time to study mechanisms". Journal of Cellular Biochemistry. 76 (2): 189-193. doi:10.1002/(SICI)1097-4644(20000201)76:2<189::AID-JCB3>3.0.CO;2-J. PMID 10618636.
- ^ Vilchez RA, Kozinetz CA, Arrington AS, Madden CR, Butel JS (June 2003). "Simian virus 40 in human cancers". The American Journal of Medicine. 114 (8): 675-684. doi:10.1016/S0002-9343(03)00087-1. PMID 12798456.
- ^ a b Engels EA (April 2005). "Cancer risk associated with receipt of vaccines contaminated with simian virus 40: epidemiologic research". Expert Review of Vaccines. 4 (2): 197-206. doi:10.1586/14760584.4.2.197. PMID 15889993. 20 Nisan 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 30 Haziran 2019.
- ^ Bookchin D (7 Temmuz 2004). "Vaccine scandal revives cancer fear". New Scientist. 20 Temmuz 2004 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ Strickler HD, Rosenberg PS, Devesa SS, Hertel J, Fraumeni JF, Goedert JJ (January 1998). "Contamination of poliovirus vaccines with simian virus 40 (1955–1963) and subsequent cancer rates". JAMA. 279 (4): 292-295. doi:10.1001/jama.279.4.292. PMID 9450713.
- ^ Olin P, Giesecke J (1998). "Potential exposure to SV40 in polio vaccines used in Sweden during 1957: no impact on cancer incidence rates 1960 to 1993". Developments in Biological Standardization. 94: 227-233. PMID 9776244.
- ^ a b c d e f "Competition to develop an oral vaccine". Conquering Polio. Sanofi Pasteur SA. 2 Şubat 2007. 7 Ekim 2007 tarihinde kaynağından arşivlendi.
- ^ a b Plotkin SA (April 2001). "CHAT oral polio vaccine was not the source of human immunodeficiency virus type 1 group M for humans". Clinical Infectious Diseases. 32 (7): 1068-1084. doi:10.1086/319612. PMID 11264036.
- ^ a b c Koprowski H (July 1960). "Historical aspects of the development of live virus vaccine in poliomyelitis". British Medical Journal. 2 (5192): 85-91. doi:10.1136/bmj.2.5192.85. PMC 2096806 $2. PMID 14410975.
- ^ Collins H (6 Kasım 2000). "The Gulp Heard Round the World". The Philadelphia Inquirer. s. D-1. 5 April 2004 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ "Nigeria Muslims oppose polio vaccination". BBC News Online. 27 Haziran 2002. 29 Kasım 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ Dugger CW, McNeil DG (20 Mart 2006). "Rumor, Fear and Fatigue Hinder Final Push to End Polio". The New York Times. 10 Aralık 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ "Anti-polio vaccine Malians jailed". BBC News Online. 12 Mayıs 2005. 10 Ocak 2006 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ a b Jegede AS (March 2007). "What led to the Nigerian boycott of the polio vaccination campaign?". PLOS Medicine. 4 (3): e73. doi:10.1371/journal.pmed.0040073. PMC 1831725 $2. PMID 17388657.
- ^ a b c Kew OM, Sutter RW, de Gourville EM, Dowdle WR, Pallansch MA (2005). "Vaccine-derived polioviruses and the endgame strategy for global polio eradication". Annual Review of Microbiology. 59: 587-635. doi:10.1146/annurev.micro.58.030603.123625. PMID 16153180. 9 Temmuz 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 30 Haziran 2019.
- ^ a b c Joint Committee on Vaccination and Immunisation (2006). "26: Poliomyelitis" (PDF). Salisbury D, Ramsay M, Noakes K (Ed.). Immunisation Against Infectious Disease. Edinburgh: Stationery Office. ss. 313-329. ISBN 978-0-11-322528-6. 15 Haziran 2007 tarihinde kaynağından (PDF) arşivlendi.
- ^ a b Sabin AB, Ramos-Alvarez M, Alvarez-Amezquita J, Pelon W, Michaels RH, Spigland I, Koch MA, Barnes JM, Rhim JS (August 1960). "Live, orally given poliovirus vaccine. Effects of rapid mass immunization on population under conditions of massive enteric infection with other viruses". JAMA. 173 (14): 1521-1526. doi:10.1001/jama.1960.03020320001001. PMID 14440553.
- ^ Sabin AB (1987). "Role of my cooperation with Soviet scientists in the elimination of polio: possible lessons for relations between the U.S.A. and the USSR". Perspectives in Biology and Medicine. 31 (1): 57-64. doi:10.1353/pbm.1987.0023. PMID 3696960.
- ^ Benison S (1982). "International medical cooperation: Dr. Albert Sabin, live poliovirus vaccine and the Soviets". Bulletin of the History of Medicine. 56 (4): 460-483. PMID 6760938.
- ^ Ochs K, Zeller A, Saleh L, Bassili G, Song Y, Sonntag A, Niepmann M (January 2003). "Impaired binding of standard initiation factors mediates poliovirus translation attenuation". Journal of Virology. 77 (1): 115-122. doi:10.1128/JVI.77.1.115-122.2003. PMC 140626 $2. PMID 12477816.
- ^ Gromeier M, Bossert B, Arita M, Nomoto A, Wimmer E (February 1999). "Dual stem loops within the poliovirus internal ribosomal entry site control neurovirulence". Journal of Virology. 73 (2): 958-964. doi:10.1128/JVI.73.2.958-964.1999. PMC 103915 $2. PMID 9882296.
- ^ Pearce JM (November 2004). "Salk and Sabin: poliomyelitis immunisation". Journal of Neurology, Neurosurgery, and Psychiatry. 75 (11): 1552. doi:10.1136/jnnp.2003.028530. PMC 1738787 $2. PMID 15489385.
- ^ Smallman-Raynor M (2006). Poliomyelitis: A World Geography: Emergence to Eradication. Oxford University Press (US). ISBN 978-0-19-924474-4.[sayfa belirt]
- ^ Poliomyelitis Eradication: Field Guide. Washington: Pan American Health Organization. 2006. ISBN 978-92-75-11607-4.[sayfa belirt]
- ^ a b Löwy I (1 Nisan 2006). "Book Review". Medical History. 50 (2): 253-254. doi:10.1017/S0025727300009790. ISSN 0025-7273. PMC 1472109 $2.
- ^ a b c d e f g h i j k Rivers T (1967). Tom Rivers: reflections on a life in medicine and science : an oral history memoir. MIT Press. hdl:2027/heb.05734. ISBN 978-0262020268.
- ^ a b c d e f Halpern SA (2006). Lesser harms: The morality of risk in medical research. Chicago, Ill: University of Chicago Press. OCLC 877210630.
- ^ a b c d Hovern D (2018). The Trials and Triumphs of the American Polio Vaccine (Tez). Cooper Medical School of Rowan University. 21 Temmuz 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Temmuz 2021.
- ^ "Vaccine Testing and Vulnerable Human Subjects | History of Vaccines". www.historyofvaccines.org (İngilizce). 2 Ağustos 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Temmuz 2021.
- ^ a b c d e Gould T (1997). A Summer Plague: Polio and Its Survivors. New Haven: Yale University Press. ISBN 978-0300072761. OCLC 38243151.
- ^ Wilson JR (1963). Margin of Safety: The Story of Poliomyelitis Vaccine. Garden City, NY: Collins. OCLC 630735949.
- ^ Paul, J.R. (1971). A History of Poliomyelitis. New Haven: Yale University Press.[ISBN eksik][sayfa belirt]
- ^ a b c d e f g h i j k l m n o p q r Berk LB (1989). "Polio Vaccine Trials of 1935". Transactions & Studies of the College of Physicians of Philadelphia. 11 (4): 321-336. PMID 2692236.
- ^ a b c d e f g Offit PA (2007). The Cutter Incident: How America's First Polio Vaccine Led to the Growing Vaccine Crisis. Yale University Press. s. 38. ISBN 978-0-300-12605-1.
- ^ a b Broadie M, Park W (5 Ekim 1935). "Active immunization against poliomyelitis". Journal of the American Medical Association. 105 (14): 1089-1093. doi:10.1001/jama.1935.02760400005002. 19 Temmuz 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Temmuz 2021.
- ^ Brodie M (1935). "Active immunization in monkeys against poliomyelitis with germicidally inactivated virus". The Journal of Immunology. 28 (1): 1-18. doi:10.4049/jimmunol.28.1.1.
- ^ a b c d e Johnston K (22 Şubat 2021). "The tragic story of a Canadian vaccine trailblazer". Macleans.ca (İngilizce). 19 Temmuz 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Temmuz 2021.
- ^ Oshinsky DM (2005). Polio: An American Story (İngilizce). Oxford University Press. s. 57. ISBN 978-0-19-515294-4. 25 Kasım 2023 tarihinde kaynağından arşivlendi. Erişim tarihi: 23 Mart 2022.
- ^ a b c d "Poliomyelitis". American Journal of Public Health and the Nation's Health. 26 (2): 181-183. February 1936. doi:10.2105/AJPH.26.2.181. PMC 1562619 $2. PMID 18014373.
- ^ "John A. Kolmer, M.D." 1 Aralık 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 28 Kasım 2017.
- ^ Enders JF, Weller TH, Robbins FC (January 1949). "Cultivation of the Lansing Strain of Poliomyelitis Virus in Cultures of Various Human Embryonic Tissues". Science. 109 (2822): 85-87. Bibcode:1949Sci...109...85E. doi:10.1126/science.109.2822.85. PMID 17794160.
- ^ "The Nobel Prize in Physiology or Medicine 1954". The Nobel Foundation. 19 Aralık 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ Hammon WM, Coriell LL, Wehrle PF, Stokes J (April 1953). "Evaluation of Red Cross gamma globulin as a prophylactic agent for poliomyelitis. IV. Final report of results based on clinical diagnoses". Journal of the American Medical Association. 151 (15): 1272-1285. PMID 13034471.
- ^ Ochmann S, Roser M (9 Kasım 2017). "Polio – Polio Cases (OWID based on US Public Health Service (1910–1951) and US Center for Disease Control (1960–2010))". Our World in Data. 28 Mart 2018 tarihinde kaynağından arşivlendi. Erişim tarihi: 26 Mart 2018.
- ^ "Public Health Weekly Reports for October 10, 1947". Public Health Reports. 62 (41): 1467-1498. October 1947. PMC 1995293 $2. PMID 19316151.
- ^ Koprowski H (15 Ekim 2010). "Interview with Hilary Koprowski, sourced at History of Vaccines website". College of Physicians of Philadelphia. 15 Mayıs 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 15 Ekim 2010.
- ^ "science.ca : Leone N. Farrell". www.science.ca. 28 Haziran 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Ağustos 2021.
- ^ Elliott CK (March 2011). "Leone Norwood Farrell, PhD". polioplace. Post-polio Health International. 9 Ağustos 2019 tarihinde kaynağından arşivlendi. Erişim tarihi: 10 Ağustos 2019.
- ^ Shors T (2008). Understanding viruses. Jones & Bartlett Learning. ss. 294-. ISBN 978-0-7637-2932-5. 21 Temmuz 2014 tarihinde kaynağından arşivlendi. Erişim tarihi: 22 Şubat 2011.
- ^ Conis E (2016). "Political Ills". Distillations. 2 (2): 34-37. 20 Mart 2018 tarihinde kaynağından arşivlendi. Erişim tarihi: 27 Mart 2018.
- ^ Oshinsky D (Kış 2010). "Miracle Workers". American Heritage. 3 Eylül 2014 tarihinde kaynağından arşivlendi. Erişim tarihi: 1 Eylül 2014.
- ^ "Polio Victory Remembered as March of Dimes Marks 50th Anniversary of Salk Vaccine Field Trials". News Desk. 26 April 2004. 27 Eylül 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 14 Kasım 2014.
- ^ Smith JS (1990). Patenting the Sun: Polio and the Salk Vaccine. William Morrow & Co. ISBN 978-0-688-09494-2.
- ^ Sorem A, Sass EJ, Gottfried G (1996). Polio's legacy: an oral history. Washington, D.C: University Press of America. ISBN 978-0-7618-0144-3.
- ^ Hinman AR (June 1984). "Landmark perspective: Mass vaccination against polio". JAMA. 251 (22): 2994-2996. doi:10.1001/jama.1984.03340460072029. PMID 6371280.
- ^ The Pasteur Institute stated that an antipoliomyelitis vaccine, developed by Professor Pierre Lepine would soon be produced in large quantities. (Times, London, 4 April 1955).
- ^ "Pierre Lépine (1901–1989) – Notice biographique". Archives de l'Institut Pasteur. 28 Kasım 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 28 Kasım 2016.
- ^ a b Jacobs CD (2015). Jonas Salk: A Life. New York, NY: Oxford University Press. OCLC 919967059.
- ^ "Technical Report on Poliomyelitis Vaccine". Public Health Reports. 70 (8): 742. August 1955.
- ^ Juskewitch JE, Tapia CJ, Windebank AJ (August 2010). "Lessons from the Salk polio vaccine: methods for and risks of rapid translation". Clinical and Translational Science (Review). 3 (4): 182-185. doi:10.1111/j.1752-8062.2010.00205.x. PMC 2928990 $2. PMID 20718820.
- ^ a b "Two Vaccines: Sabin and Salk". Smithsonian National Museum of American History. 27 Eylül 2021. 20 Ocak 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 24 Nisan 2017.
- ^ "Sabin receives highest Soviet civilian honor". U.P.I. archives. 20 Kasım 1986. 25 Nisan 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 25 Nisan 2017.
- ^ Difteri ve Tetanoz Toksoidleri ve Aselüler Boğmaca Adsorbe, Hepatit B (Rekombinant) ve İnaktive Poliovirüs Aşısı Kombine
- ^ a b "Pediarix". U.S. Food and Drug Administration (FDA). 6 Kasım 2019. 22 Eylül 2019 tarihinde kaynağından arşivlendi. Erişim tarihi: 8 Temmuz 2020.
- ^ "FDA Statistical Review and Evaluation" (PDF). U.S. Food and Drug Administration (FDA). 6 Ağustos 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 8 Temmuz 2020.
- ^ Mansoor H (23 Ekim 2015). "Can India's social mobilisation strategy work in Pakistan?". The Express Tribune. 24 Ekim 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 24 Ekim 2015.
- ^ Mastny L (25 January 1999). "Eradicating Polio: A Model for International Cooperation". Worldwatch Institute. 3 Aralık 2006 tarihinde kaynağından arşivlendi. Erişim tarihi: 29 Kasım 2008.
- ^ a b Centers for Disease Control Prevention (CDC) (October 1994). "Certification of poliomyelitis eradication--the Americas, 1994". MMWR. Morbidity and Mortality Weekly Report. Centers for Disease Control and Prevention. 43 (39): 720-722. PMID 7522302. 21 Mayıs 2017 tarihinde kaynağından arşivlendi.
- ^ Yamazaki S, Toraya H (2001). "General News. Major Milestone reached in Global Polio Eradication: Western Pacific Region is certified Polio-Free". Health Educ Res. 16 (1): 109-114. Bibcode:2001PDiff..16..110Y. doi:10.1093/her/16.1.109.
- ^ D' Souza RM, Kennett M, Watson C (2002). "Australia declared polio free". Communicable Diseases Intelligence Quarterly Report. 26 (2): 253-260. PMID 12206379.
- ^ "Europe achieves historic milestone as Region is declared polio-free" (Basın açıklaması). World Health Organization (WHO). 21 June 2002. 16 Eylül 2008 tarihinde kaynağından arşivlendi. Erişim tarihi: 23 Ağustos 2008.
- ^ Ray K (26 Şubat 2012). "India wins battle against dreaded polio". Deccan Herald.
- ^ "India polio-free for a year: 'First time in history we're able to put up such a map'". The Telegraph. 26 Şubat 2012. 27 Şubat 2012 tarihinde kaynağından arşivlendi. Erişim tarihi: 26 Şubat 2012.
- ^ "India three years polio-free". World Health Organization (WHO). 1 Mart 2017 tarihinde kaynağından arşivlendi. Erişim tarihi: 19 Şubat 2017.
- ^ Barron L (4 Kasım 2013). "Armenian Health Ministry: Syrian Armenian children need polio vaccine". CISTran Finance. 19 Aralık 2013 tarihinde kaynağından arşivlendi. Erişim tarihi: 18 Aralık 2013.
- ^ De Vivo DC, Ryan MM, Jones HR, Darras BT (2014). Neuromuscular Disorders of Infancy, Childhood, and Adolescence: A Clinician's Approach. Elsevier Science. s. 161. ISBN 978-0-12-417127-5. 23 Nisan 2017 tarihinde kaynağından arşivlendi.
- ^ Charles Kurzman (2011). The Missing Martyrs. Oxford University Press. s. 130.
Resistance to polio vaccination is a fringe position. Almost every Muslim scholar and political leader has endorsed the vaccine, and all but a few Muslim-majority countries have wiped out the disease entirely.
- ^ a b "Pakistan polio official killed in Peshawar: police". The Daily Star: Lebanon. 11 Eylül 2016. 11 Eylül 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 11 Eylül 2016.
- ^ Najafizada E (15 Aralık 2015). "Taliban Join Global Effort to Kill Off Polio in 2016". Bloomberg.com. 28 Şubat 2017 tarihinde kaynağından arşivlendi.
- ^ "International Travel and Health. Chapter 6 – Vaccine-preventable diseases and vaccines (2019 update)" (PDF). World Health Organization. United Nations. 2020. 11 Nisan 2020 tarihinde kaynağından arşivlendi (PDF). Erişim tarihi: 2 Aralık 2020.
- ^ a b c d e f g h "Countries with risk of yellow fever transmission and countries requiring yellow fever vaccination (July 2019)". World Health Organization. United Nations. 4 Temmuz 2019. 27 Ocak 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ Scherbel-Ball N (25 Ağustos 2020). "Africa declared free of polio". BBC News (İngilizce). 26 Ağustos 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 25 Ağustos 2020.
- ^ "Key At-Risk Countries". Global Polio Eradication Initiative. World Health Organization. 29 Nisan 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Afghanistan Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 1 Ekim 2020. 21 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Belize Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Brunei Darussalam Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 1 Aralık 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Egypt Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 8 Mart 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Georgia Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 17 Ocak 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "India Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Iran Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Iraq Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 20 Ocak 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Jordan Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Lebanon Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Libya Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Maldives Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Morocco Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 21 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Nepal Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 21 Eylül 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Oman Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 15 Ağustos 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Pakistan Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 21 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Philippines Recommended Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 25 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Qatar Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 2 Aralık 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Saint Kitts & Nevis Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 4 Aralık 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Saudi Arabia Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 27 Şubat 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Seychelles Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 4 Ağustos 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Syria Required Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 30 Ekim 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Ukraine Recommended Vaccinations: Polio". iamat.org. International Association for Medical Assistance to Travellers (IAMAT). 23 Ekim 2020. 24 Ocak 2021 tarihinde kaynağından arşivlendi. Erişim tarihi: 2 Aralık 2020.
- ^ "Availability and price of inactivated polio vaccine". The Global Polio Eradication Initiative. 11 Nisan 2015 tarihinde kaynağından arşivlendi.
- ^ "Impotence fears hit polio drive". BBC News Online. 25 Ocak 2007. 9 Ekim 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 15 Aralık 2015.
- ^ Junaidi I (14 Ocak 2015). "Lab tests show polio vaccine is not 'Haram'". dawn.com. 22 Aralık 2015 tarihinde kaynağından arşivlendi. Erişim tarihi: 15 Aralık 2015.
Konuyla ilgili yayınlar[değiştir | kaynağı değiştir]
- Ramsay M, (Ed.) (2013). "Polio: the green book, chapter 26". Immunisation against infectious disease. Londra: Public Health England. 12 Kasım 2019 tarihinde kaynağından arşivlendi. Erişim tarihi: 23 Aralık 2019.
- Hall E, Wodi AP, Hamborsky J, Morelli V, Schillie S, (Ed.) (2021). "Chapter 18: Poliomyelitis". Epidemiology and Prevention of Vaccine-Preventable Diseases (14. bas.). Washington D.C.: U.S. Centers for Disease Control and Prevention (CDC). 30 Aralık 2016 tarihinde kaynağından arşivlendi. Erişim tarihi: 23 Aralık 2019.
- Routh JA, Oberste MS, Patel M (2018). "Chapter 12: Poliomyelitis". Roush SW, Baldy LM, Hall MH (Ed.). Manual for the surveillance of vaccine-preventable diseases. Atlanta, Georgia: U.S. Centers for Disease Control and Prevention (CDC). 1 Ağustos 2020 tarihinde kaynağından arşivlendi. Erişim tarihi: 23 Aralık 2019.
Dış bağlantılar[değiştir | kaynağı değiştir]
- "Polio Vaccine Information Statement". Centers for Disease Control and Prevention (CDC). August 2021. 19 Temmuz 2013 tarihinde kaynağından arşivlendi. (İngilizce)
- Aşıların Tarihi İnternet Sitesi - Çocuk Felcinin Tarihi Philadelphia Doktorlar Kolejinin bir projesi olan Aşıların Tarihi (İngilizce)
- PBS.org - 'İnsanlar ve Keşifler: Salk Çocuk Felci Aşısını Üretti 1952', PBS (İngilizce)
- "IPOL – Poliovirus Vaccine Inactivated (Monkey Kidney Cell)". U.S. Food and Drug Administration (FDA). 11 Aralık 2019. STN: 103930. (İngilizce)
- Medical Subject Headings Vaccines Poliovirus Vaccines (İngilizce)
